L’hypertension artérielle systémique du chat est une pathologie fréquente du chat senior, longtemps silencieuse, et fréquemment révélée par une cécité brutale. Près de 13 % des chats de plus de 9 ans apparemment en bonne santé en sont atteints, et cette proportion grimpe à 30 à 65 % chez les chats souffrant d’insuffisance rénale chronique ou d’hyperthyroïdie (Consensus ACVIM 2018 ; Guidelines ISFM 2017). Toute baisse brutale de la vision (chat qui se cogne, pupilles dilatées en pleine lumière) impose une consultation le jour même ; toute polyurie/polydipsie persistante, perte de poids inexpliquée ou apathie chez un chat de plus de 9 ans justifie un dépistage tensionnel programmé sous 7 jours. Cet article détaille les symptômes, la classification de gravité, la démarche diagnostique du vétérinaire, les options thérapeutiques et le pronostic réaliste de l’hypertension artérielle féline.
Quels sont les symptômes de l’hypertension chez le chat ?
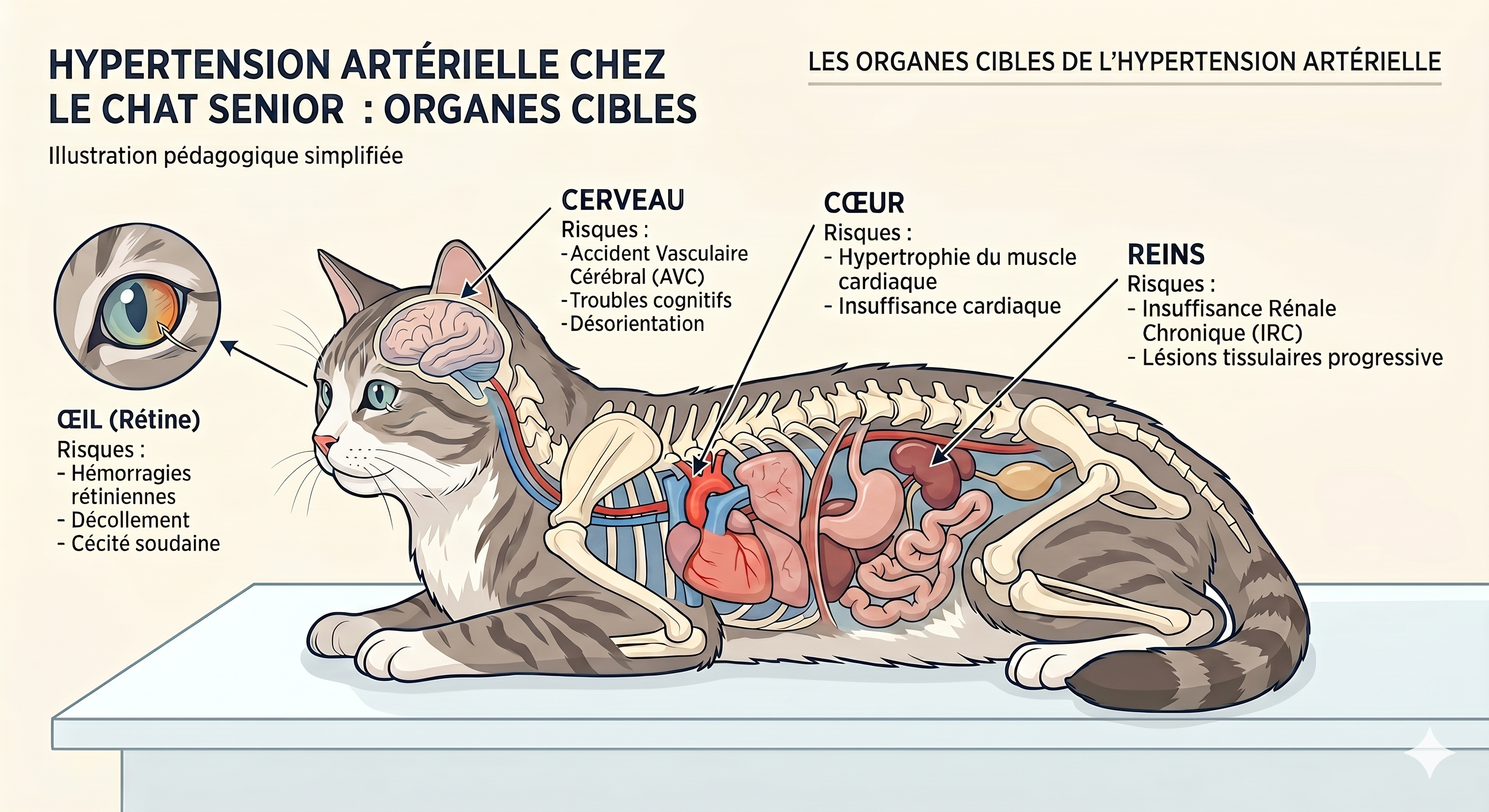
L’hypertension artérielle féline est dans une majorité de cas asymptomatique jusqu’à ce qu’elle endommage l’un des « organes cibles » : œil, système nerveux central, reins, cœur. Lorsqu’elle se manifeste, c’est l’œil qui parle en premier (Consensus ACVIM 2018 ; MSD Veterinary Manual).
⚠️ Signes nécessitant une consultation en urgence (le jour même)
Cécité d’apparition brutale (le chat se cogne, refuse de descendre du canapé, monte les marches en hésitant), pupilles dilatées sans réaction à la lumière, hémorragie visible dans l’œil, convulsions, désorientation, paralysie ou parésie, troubles du comportement aigus (vocalises, agitation, prostration anormale).
Signes nécessitant un dépistage tensionnel programmé sous 7 jours : prise de boisson et émission d’urines augmentées (polyurie/polydipsie), perte de poids inexpliquée, perte d’appétit, apathie chez un chat de plus de 9 ans, souffle cardiaque récemment détecté par votre vétérinaire, suivi connu d’une insuffisance rénale chronique ou d’une hyperthyroïdie. Ces signes ne sont pas spécifiques de l’hypertension — ils signalent une pathologie sous-jacente fréquemment associée. Concrètement : ne tentez pas de trier vous-même entre « cardio » et « rénal », c’est précisément le rôle du dépistage tensionnel.
L’hypertension artérielle est-elle grave chez le chat ?
Oui, mais sa gravité dépend de deux paramètres : le niveau de pression artérielle systolique (PAS) et la présence d’une atteinte d’organe cible.
Le Consensus ACVIM 2018 propose une classification en 4 niveaux de risque, fondée sur la pression artérielle systolique :

Ce que cette classification change pour vous : elle conditionne la décision de traiter et la fréquence du suivi. Un chat préhypertendu sans signe clinique est surveillé ; un chat hypertendu (≥ 160 mmHg) avec atteinte oculaire ou rénale est traité d’emblée. Cette gradation justifie pourquoi votre vétérinaire ne se contente jamais d’une mesure isolée et pourquoi le suivi tensionnel devient permanent une fois le diagnostic posé.
Que faire si vous suspectez une hypertension chez votre chat
Avant la consultation, vous pouvez préciser le tableau clinique avec quatre gestes simples :
- Notez la prise d’eau et la quantité d’urines pendant 7 jours : remplissez la gamelle d’eau avec un volume connu chaque matin, mesurez ce qu’il reste le lendemain. La référence physiologique se situe autour de 40-60 mL/kg/jour de prise hydrique : au-delà, signalez-le.
- Pesez votre chat une fois par semaine sur la même balance, idéalement le matin avant le repas. Une perte de plus de 5 % du poids en un mois est significative.
- Photographiez toute anomalie oculaire : pupilles inégales, hémorragie, voile, opacité. Les images horodatées de votre smartphone sont précieuses pour reconstituer la chronologie.
- Filmez tout comportement inhabituel : démarche hésitante, désorientation, vocalises nocturnes, convulsions. Une vidéo de 30 secondes vaut mieux qu’une longue description.
Ce qu’il ne faut pas faire avant la consultation : ne modifiez pas l’alimentation (cela compromet l’interprétation des analyses), n’administrez aucun médicament humain (un certain nombre sont toxiques pour le chat), ne mettez pas votre chat à jeun de votre propre initiative.
⚠️ Cécité brutale : ne reportez pas la consultation
La fenêtre utile pour préserver la vision se compte en heures, rarement plus de 24-48 heures (Guidelines ISFM 2017). Contactez votre vétérinaire ou un service d’urgence sans délai et n’attendez pas un éventuel rendez-vous différé. Ce réflexe vaut plus largement face à toute autre anomalie oculaire d’apparition rapide — douleur aiguë, hémorragie visible, déformation pupillaire — qui relève des urgences oculaires chez l’animal et appelle la même conduite.
Comment le vétérinaire confirme le diagnostic
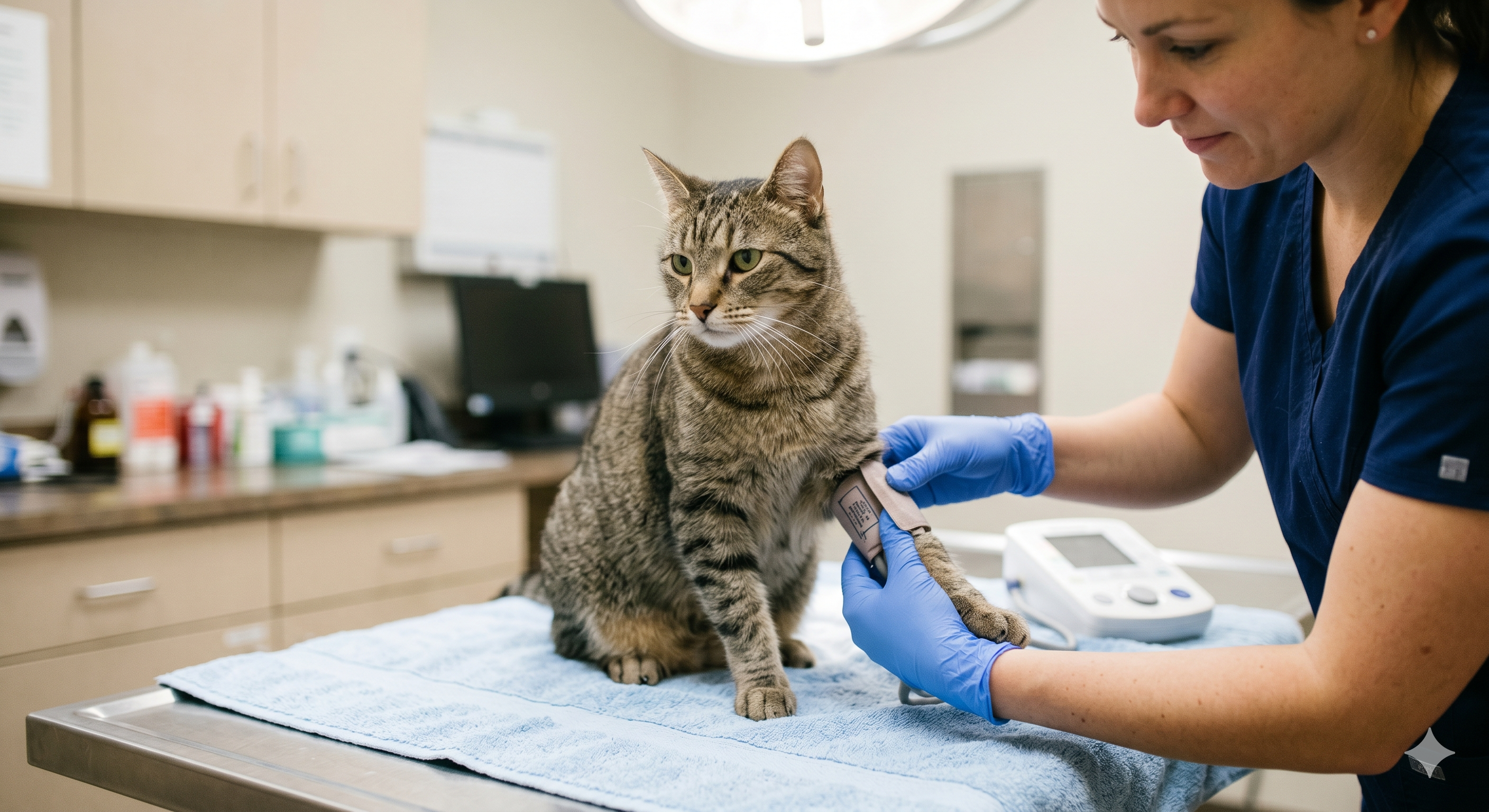
La mesure de la pression artérielle se fait par méthode Doppler ou oscillométrique, dans un environnement calme, après 5 à 10 minutes d’acclimatation, idéalement en présence du propriétaire. Le brassard est placé à hauteur du cœur, sur la queue ou un membre. Plusieurs mesures sont prises (au moins 3 à 5), la première étant écartée car souvent surestimée par le stress (« effet blouse blanche »). Un seul rendez-vous ne suffit généralement pas : la confirmation passe souvent par une 2ᵉ visite à quelques jours d’intervalle, sauf en présence d’une atteinte d’organe cible évidente (Consensus ACVIM 2018).
Un examen du fond d’œil est réalisé systématiquement — il met en évidence les hémorragies rétiniennes, le décollement de rétine, la sinuosité des artérioles. Cet examen seul peut faire basculer le diagnostic même si les premières mesures tensionnelles sont limites.
Une fois l’hypertension confirmée, votre vétérinaire recherche la cause sous-jacente, parce qu’elle conditionne la stratégie thérapeutique. Les trois pistes principales sont l’insuffisance rénale chronique (cause la plus fréquente — environ 30 à 65 % des chats hypertendus selon les études), l’hyperthyroïdie et l’hypertension primaire (idiopathique, sans cause identifiable, environ 15 à 20 % des cas). Un bilan sanguin rénal et thyroïdien (créatinine, urée, SDMA, T4), une analyse d’urine avec ratio protéines/créatinine urinaires (RPCU) sont la base du diagnostic étiologique.
Quel est le traitement de l’hypertension chez le chat ?
Le traitement repose sur trois piliers : abaisser la pression artérielle, traiter la cause sous-jacente, surveiller les organes cibles dans la durée.
L’amlodipine, un inhibiteur calcique, est la molécule de première intention chez le chat hypertendu (Consensus ACVIM 2018 ; Guidelines ISFM 2017). Le traitement est administré quotidiennement par voie orale, généralement à vie. La posologie est ajustée par votre vétérinaire en fonction de la PAS de contrôle et n’est pas standard ; elle se règle de visite en visite.
Un inhibiteur de l’enzyme de conversion (IECA) comme l’énalapril ou le bénazépril peut être associé en présence d’une insuffisance rénale ou d’une protéinurie significative. Le traitement de la cause sous-jacente est indissociable : prise en charge de l’IRC (alimentation thérapeutique rénale, soutien hydrique), de l’hyperthyroïdie (alimentation thérapeutique à teneur réduite en iode, traitement médical, chirurgie ou iode radioactif selon les cas).
Le suivi tensionnel est rapproché en début de traitement (à 7-14 jours, puis à 1 mois, puis tous les 3 à 6 mois), avec contrôle régulier de la fonction rénale et de la rétine. Ne sautez pas ces rendez-vous, même si votre chat semble en pleine forme : c’est précisément quand l’hypertension est bien contrôlée qu’on l’oublie — et qu’elle se réinstalle.
Alimentation et hypertension : ce que dit (et ne dit pas) la science
Une croyance répandue veut qu’un régime pauvre en sel soit indiqué chez le chat hypertendu. Le consensus international actuel ne soutient pas cette pratique : la restriction sodée n’a pas d’effet démontré et systématique sur la pression artérielle du chat (Consensus ACVIM 2018). La modulation sodée éventuelle se discute au cas par cas avec votre vétérinaire, et ne se substitue jamais au traitement médicamenteux.
Aucune plante, complément ou phytothérapie n’a, à ce jour, démontré d’efficacité tensionnelle chez le chat dans une étude clinique reconnue. Toute proposition allant en ce sens doit être examinée avec prudence.
Ce qui compte vraiment côté alimentation, c’est l’alimentation thérapeutique adaptée à la cause sous-jacente : alimentation rénale en cas d’IRC, alimentation à teneur réduite en iode en cas d’hyperthyroïdie. Cette décision relève exclusivement du vétérinaire, en fonction du bilan sanguin et urinaire de votre chat.
Que pouvez-vous faire à la maison
L’hypertension du chat est une pathologie chronique, et la qualité du suivi à domicile pèse fortement sur le résultat. Voici les gestes structurants :
- Conservation et administration du traitement : conservez le médicament à température ambiante, à l’abri de la lumière, dans son emballage d’origine. Donnez le comprimé à heure fixe — la régularité prime sur l’horaire choisi.
- Conduite à tenir en cas d’oubli : si vous vous en apercevez dans les 4 à 6 heures, donnez la dose oubliée. Au-delà, sautez la dose et reprenez à l’horaire suivant. Ne doublez jamais une dose pour rattraper.
- Carnet de surveillance simple : notez chaque semaine le poids, l’état général (appétit, soif, énergie), tout signe oculaire ou neurologique. Un cahier basique suffit ; ce carnet sera consulté à chaque visite vétérinaire.
- Anticipation des renouvellements et des absences : ne laissez pas l’ordonnance arriver à terme avant de reprendre rendez-vous. Pour une garde ou un déplacement, briefez la personne en charge par écrit (nom de la molécule, fréquence, geste en cas d’oubli) et prévoyez les coordonnées de votre vétérinaire et d’un service d’urgence.
- Signes d’alerte à signaler sans attendre : tout changement brutal de comportement, toute anomalie oculaire visible, toute baisse d’appétit prolongée. Ces signes peuvent annoncer une décompensation tensionnelle ou rénale qui se traite mieux tôt que tard.
Espérance de vie : ce qui dépend vraiment du pronostic
Selon une étude britannique en pratique généraliste publiée en 2018 dans le J Vet Intern Med (cohorte VetCompass de 220 chats hypertendus suivis jusqu’au décès), la durée médiane de survie après diagnostic est de l’ordre de 13 mois, avec une variabilité importante : la moitié des chats ont survécu entre 5 et 26 mois, certains sensiblement plus longtemps. La présence d’une protéinurie au diagnostic est un facteur pronostique défavorable bien établi par les études antérieures (J Vet Intern Med 2007).
Ces chiffres recouvrent une grande hétérogénéité — ils dépendent fortement de la cause sous-jacente, de la précocité du diagnostic et de la régularité du traitement.
Le pronostic individuel dépend de trois facteurs que votre vétérinaire évalue à chaque suivi :
- la cause sous-jacente : un chat hypertendu sur fond d’IRC avancée a un pronostic dominé par la trajectoire rénale ; un chat hypertendu primaire ou secondaire à une hyperthyroïdie traitée a un meilleur pronostic ;
- la précocité du diagnostic : un chat dépisté avant atteinte oculaire, neurologique ou rénale conserve plus longtemps une bonne qualité de vie ;
- la qualité du contrôle tensionnel dans la durée : la régularité du traitement et la fidélité aux contrôles tensionnels font une différence mesurable sur la survie (revue J Feline Med Surg 2021).
L’objectif n’est pas la guérison — l’hypertension chronique du chat ne se guérit pas — mais le maintien d’une qualité de vie satisfaisante sur une durée la plus longue possible. C’est un objectif réaliste pour la majorité des chats correctement diagnostiqués et traités.
Foire aux questions
À quel âge un chat est-il à risque d’hypertension ?
Le risque devient significatif à partir de 9-10 ans. L’hypertension primaire et l’hypertension secondaire à une IRC ou à une hyperthyroïdie sont rares avant cet âge. Le Consensus ACVIM 2018 et l’ISFM 2017 recommandent un dépistage tensionnel annuel chez tout chat de plus de 9 ans en bonne santé apparente, et biannuel chez les chats suivis pour IRC, hyperthyroïdie ou cardiopathie.
L’hypertension est-elle réversible chez le chat ?
Lorsqu’elle est secondaire à une hyperthyroïdie correctement traitée, l’hypertension peut régresser et le traitement antihypertenseur être progressivement allégé sous surveillance étroite. Lorsqu’elle est secondaire à une IRC ou primaire, elle est généralement permanente et nécessite un traitement à vie. La cécité induite par une hypertension est, le plus souvent, irréversible — ce qui justifie l’urgence du diagnostic à la moindre suspicion oculaire.
Mon chat doit-il être sous traitement à vie ?
Dans la majorité des cas, oui — sauf en cas d’hyperthyroïdie sous-jacente correctement traitée. L’arrêt non encadré du traitement expose au retour rapide de l’hypertension et à de nouvelles atteintes d’organes cibles. Toute modification de traitement passe par une consultation, jamais par décision propriétaire.
Que faire si mon chat devient brutalement aveugle ?
Il s’agit d’une urgence vétérinaire à traiter le jour même. La cécité brutale chez un chat de plus de 9 ans est, jusqu’à preuve du contraire, une hypertension artérielle sévère avec décollement de rétine. La fenêtre utile pour préserver une vision résiduelle se compte en heures à quelques dizaines d’heures. Contactez votre vétérinaire ou un service d’urgence sans délai et n’attendez pas un éventuel rendez-vous différé.
Consulter un vétérinaire
Cet article ne se substitue pas à une consultation vétérinaire. Tout signe évocateur d’hypertension — cécité brutale, désorientation, signes d’IRC ou d’hyperthyroïdie chez un chat senior — justifie un avis vétérinaire dans des délais adaptés à l’urgence (le jour même en cas de signe oculaire ou neurologique, sous 7 jours pour les autres signes). En cas d’indisponibilité de votre vétérinaire traitant, contactez un service d’urgence vétérinaire ou un confrère de garde.
Pour les urgences en dehors des heures d’ouverture, identifiez à l’avance la garde vétérinaire la plus proche via l’Ordre national des vétérinaires (veterinaire.fr) et conservez son numéro à côté de votre carnet de suivi.
Références complètes
- Acierno MJ, Brown S, Coleman AE, Jepson RE, Papich M, Stepien RL, Syme HM. ACVIM Consensus Statement: Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats. J Vet Intern Med 2018;32:1803-1822. onlinelibrary.wiley.com
- Taylor SS, Sparkes AH, Briscoe K, Carter J, Cervantes Sala S, Jepson RE, Reynolds BS, Scansen BA. ISFM Consensus Guidelines on the Diagnosis and Management of Hypertension in Cats. J Feline Med Surg 2017;19:288-303. journals.sagepub.com
- Conroy M, Chang Y-M, Brodbelt D, Elliott J. Survival after diagnosis of hypertension in cats attending primary care practice in the United Kingdom. J Vet Intern Med 2018;32:1846-1855. onlinelibrary.wiley.com
- Lawson JS, Jepson RE. Feline comorbidities: The intermingled relationship between chronic kidney disease and hypertension. J Feline Med Surg 2021;23:812-822. journals.sagepub.com
- MSD Veterinary Manual. Systemic and Pulmonary Hypertension in Dogs and Cats. msdvetmanual.com
- Cornell Feline Health Center. Hypertension. vet.cornell.edu


