L’hypoglycémie chez le chat désigne une chute brutale du taux de sucre sanguin sous le seuil de 3,3 mmol/L (60 mg/dL). Chez le chat diabétique sous insuline, c’est la complication aiguë la plus fréquente — et celle où votre réaction dans les premières minutes change le pronostic. Le critère décisionnel central n’est pas la valeur glycémique (rares sont les foyers équipés d’un glucomètre vétérinaire en temps réel), c’est le niveau de conscience croisé avec la capacité à avaler. Cet article vous donne les gestes à séquencer selon trois niveaux de gravité, le piège diagnostique à connaître (différentiel avec l’acidocétose) et les règles de surveillance à domicile pour prévenir les crises.
Signes à surveiller
Les signes d’hypoglycémie chez le chat sont principalement neurologiques et apparaissent généralement dans les 2 à 8 heures suivant l’injection d’insuline, parfois plus tard avec les insulines longue durée (ISFM/iCatCare 2025 ; AAHA 2026). Deux situations à distinguer.
⚠️ Signes d’urgence vitale — action immédiate à la maison + appel vétérinaire
- Convulsions, perte de conscience, coma : urgence absolue. Risque vital à 30-60 minutes selon la profondeur du coma.
- Tremblements généralisés, démarche titubante sévère, refus de tenir debout chez un chat sous insuline.
- Hypothermie (chat froid au toucher, sous 37,5 °C : mesure avec un thermomètre rectal) : signe de gravité qui raccourcit la fenêtre d’intervention.
Signes précoces — appel vétérinaire dans l’heure
- Fatigue inhabituelle, somnolence, regard vague, en particulier dans la fenêtre post-injection.
- Tremblements modérés, démarche un peu incoordonnée, vocalises inhabituelles.
- Faim soudaine et insistante alors que le repas vient d’être pris : signe de contre-régulation hormonale, souvent annonciateur d’une crise plus sévère si rien n’est fait.
Que faire en cas de crise : la grille des 3 niveaux
C’est le cœur de l’action.
La règle absolue avant de commencer : n’injectez jamais d’insuline supplémentaire, quoi que vous observiez. Le réflexe d’un propriétaire paniqué peut être « il va mal, donc je redonne sa dose » — c’est l’inverse du bon geste, et l’erreur la plus dangereuse qu’on puisse commettre (ISFM/iCatCare 2025).
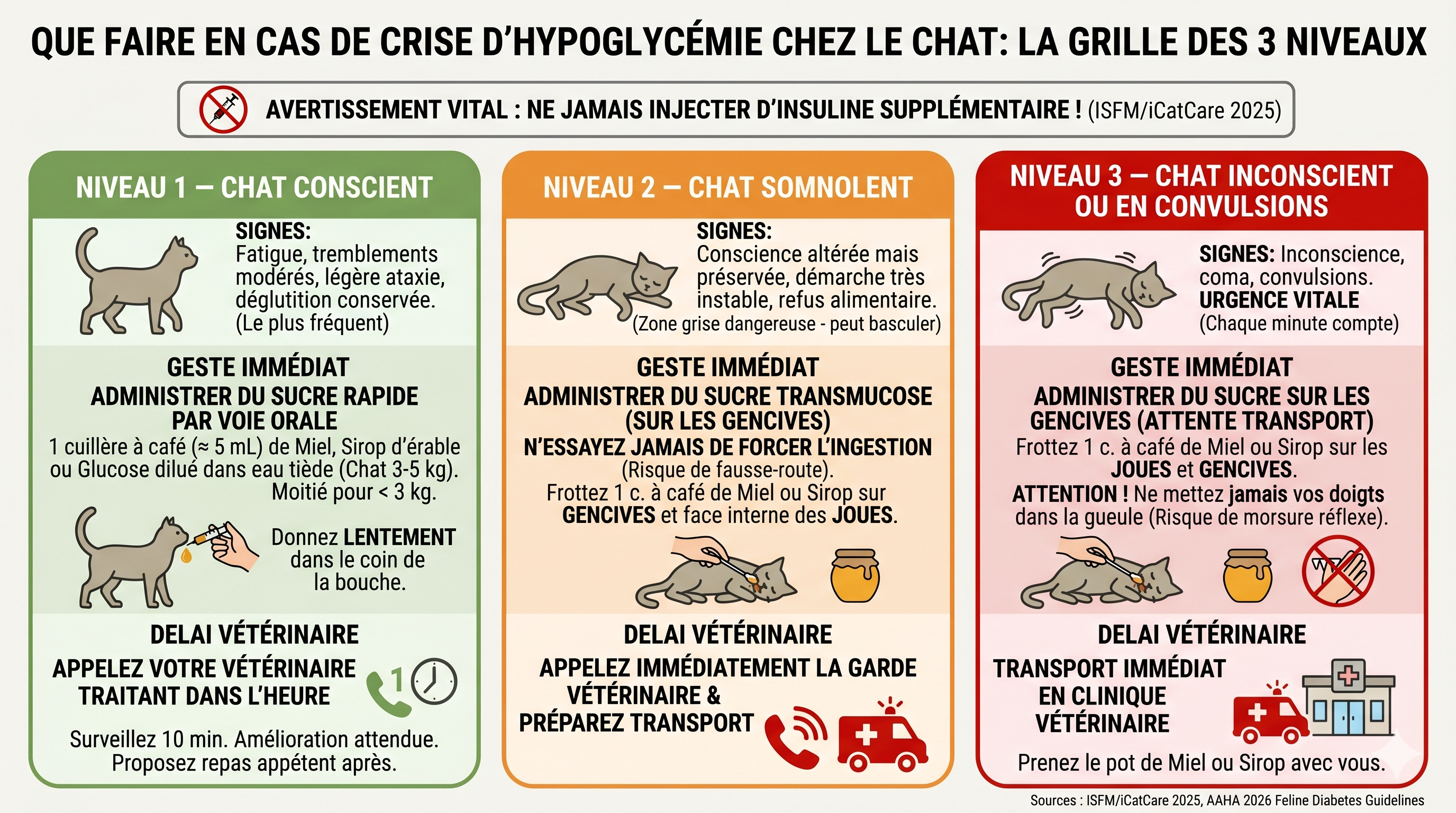
Niveau 1 — Chat conscient et capable d’avaler
Signes : fatigue, tremblements modérés, légère ataxie, déglutition conservée. C’est le scénario le plus fréquent.
- Administrez un sucre rapide par voie orale : 1 cuillère à café (≈ 5 mL) de miel, de sirop d’érable ou de sirop de glucose dilué dans un peu d’eau tiède, pour un chat de 3 à 5 kg. Pour un chaton ou un chat de moins de 3 kg, réduisez à une demi-cuillère. Donnez à la seringue (sans aiguille), lentement, dans le coin de la bouche.
- Surveillez la réponse pendant 10 minutes. Une amélioration nette est attendue dans ce délai. Proposez ensuite un repas appétent (type aliment de récupération ou de convalescence pour chat) : utile pour relancer la prise alimentaire dès que votre chat redevient conscient et capable de manger après une crise.
- Appelez votre vétérinaire traitant dans l’heure pour faire ajuster la prochaine dose d’insuline et investiguer la cause (repas sauté ? erreur de dose ? maladie sous-jacente ?).
Niveau 2 — Chat somnolent, ataxique sévère, refus de manger
Signes : conscience altérée mais préservée, démarche très instable, refus alimentaire, respiration normale. C’est la zone grise dangereuse : votre chat peut basculer en quelques minutes.
- N’essayez jamais de forcer l’ingestion — risque majeur de fausse-route.
- Frottez 1 cuillère à café de miel ou de sirop de glucose sur les gencives et la face interne des joues (jamais dans le fond de la gorge — risque d’aspiration), à l’aide d’un coton-tige ou de votre doigt enveloppé d’une compresse. La muqueuse buccale absorbe le sucre directement.
- Appelez immédiatement la garde vétérinaire et préparez le transport en parallèle.
Niveau 3 — Chat inconscient ou en convulsions
Urgence vitale. Chaque minute compte.
- Frottez 1 cuillère à café de sucre, miel ou sirop sur la face interne des joues (jamais dans le fond de la gorge — risque d’aspiration). L’AAHA 2026 valide cet usage transmucosal dans l’attente du transport (AAHA 2026 Feline Diabetes Guidelines).
- Ne mettez jamais vos doigts dans la gueule d’un chat inconscient : risque de morsure réflexe et de traumatisme.
- Transport immédiat en clinique vétérinaire avec le pot de miel ou sirop, pour pouvoir répéter l’application en route si nécessaire.
⚠️ Les sucres à éviter absolument
- Chocolat : toxique chez le chat (théobromine), aggraverait la situation.
- Produits « sans sucre » contenant du xylitol : mortel chez le chien, données plus rares mais effets toxiques rapportés chez le chat — à éviter absolument (ANSES — fiches toxicologiques).
- Édulcorants artificiels (aspartame, sucralose) : sans intérêt thérapeutique, certains potentiellement délétères.
Les 3 informations à préparer avant d’appeler le vétérinaire

Quand vous appellerez, votre vétérinaire vous demandera systématiquement trois informations. Les avoir notées vous fait gagner un temps précieux :
- Heure et dose de la dernière injection d’insuline (ou heure de prise du comprimé SGLT2 si traitement oral).
- Heure et quantité du dernier repas — un chat qui n’a pas mangé son repas habituel sur la dose habituelle d’insuline est une cause classique d’hypoglycémie.
- État actuel : conscience, capacité à se déplacer, présence ou non de tremblements ou convulsions.
Si vous disposez d’un glucomètre vétérinaire ou d’un capteur de glycémie en continu déjà installé, mesurez avant d’agir — mais uniquement si cela ne retarde pas l’administration de sucre. La mesure n’est jamais un préalable au traitement chez un chat symptomatique.
Le piège diagnostique : hypoglycémie ou acidocétose ?
Chez un chat diabétique, hypoglycémie sévère et acidocétose diabétique (DKA) peuvent toutes deux provoquer altération de conscience, abattement et convulsions. La conduite à tenir est pourtant inverse.

| Critère | Hypoglycémie | Acidocétose diabétique |
|---|---|---|
| Délai d’apparition | Heures (post-injection) | Jours |
| Histoire récente | Surdosage, jeûne, effort | PUPD majorée, anorexie progressive, vomissements |
| Action propriétaire | Sucre oral, transport | Pas de sucre nécessaire, transport en urgence |
| Insuline | Surtout pas | Indispensable en clinique (IV) |
La règle de sécurité retenue par l’ISFM transposée au propriétaire : « en cas de doute, donnez du sucre » (ISFM/iCatCare 2025, When in doubt, give glucose). Le sucre oral chez un chat en acidocétose ne tue pas ; l’insuline donnée par erreur chez un chat en hypoglycémie peut tuer.
Une situation particulière mérite une vigilance accrue : les chats sous comprimés inhibiteurs SGLT2 (bexagliflozine, velagliflozine) peuvent développer une forme rare mais grave d’acidocétose, dite euglycémique, c’est-à-dire avec une glycémie quasi normale, particulièrement dans les deux premières semaines de traitement (ISFM/iCatCare 2025 ; AAHA 2026). L’article dédié à l’acidocétose diabétique féline détaille cette particularité.
Pourquoi votre chat fait-il une hypoglycémie
Les causes principales identifiées en pratique :
- Surdosage d’insuline : le plus fréquent. Erreur de seringue (U-40 utilisée à la place d’une U-100, ou inverse), confusion de dose, double injection involontaire.
- Repas sauté ou réduit sans adaptation de la dose : un chat anorexique conserve son besoin d’insuline diminué.
- Effort physique inhabituel : la consommation musculaire de glucose s’élève.
- Entrée en rémission diabétique non détectée : une partie des chats diabétiques retrouve une fonction pancréatique partielle ; la dose d’insuline qui convenait au mois précédent devient brutalement excessive. C’est le scénario à anticiper systématiquement dans les 3 à 6 premiers mois suivant le diagnostic.
- Maladie intercurrente (insuffisance rénale, hyperthyroïdie, infection) qui modifie les besoins en insuline.
Que pouvez-vous faire à la maison
Une fois la crise gérée, la prévention repose sur quelques gestes structurants à instaurer durablement.
Constituer dès maintenant votre trousse de secours hypoglycémie
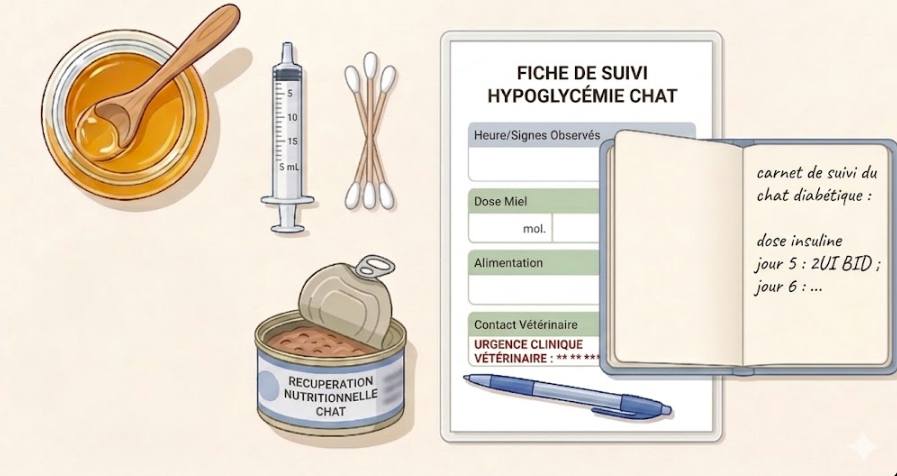
À garder à portée de main, en permanence, idéalement dans une boîte dédiée à côté du matériel d’injection :
- Un pot de miel ou de sirop d’érable (ou de sirop de glucose en pharmacie). À défaut, du sucre en poudre fait l’affaire (l’équivalent de deux morceaux dans une cuillère à soupe d’eau tiède pour un chat de 3 à 5 kg).
- Une boîte de pâtée hypercalorique très appétente (type aliment de récupération ou de convalescence pour chat) : utile pour relancer la prise alimentaire dès que votre chat redevient conscient et capable de manger après une crise — la reprise alimentaire est essentielle pour éviter la rechute glycémique dans les heures suivantes.
- Une seringue de 5 mL sans aiguille et quelques cotons-tiges pour l’application gingivale.
- Une fiche plastifiée avec le numéro de votre vétérinaire, celui de la garde vétérinaire la plus proche, et les 3 informations à donner au téléphone.
- Le carnet de suivi à jour : dose d’insuline actuelle, type d’insuline, heures d’injection, dernier ajustement.
Les gestes du quotidien qui préviennent la crise
- Tenir un carnet de surveillance quotidien : heure et dose de chaque injection, prise alimentaire (boîte entamée ou non), comportement, prise d’eau hebdomadaire. C’est l’outil n°1 pour identifier un déséquilibre avant la crise.
- Doubler le contrôle visuel avant chaque injection : vérifier deux fois la dose dans la seringue, ne jamais préparer la dose dans la précipitation.
- Vérifier que votre chat a effectivement mangé avant l’injection. En cas de refus alimentaire complet, l’ISFM recommande de sauter l’injection suivante plutôt que de l’administrer à dose pleine sur l’estomac vide — appelez le vétérinaire pour validation.
- Anticiper les absences : toute personne susceptible de garder votre chat doit avoir une fiche écrite (dose, horaires, signes d’alerte, contact véto) et savoir où se trouve le sucre d’urgence.
- Reconnaître les périodes à risque accru : les 3 à 6 premiers mois après diagnostic (fenêtre de rémission), les changements d’alimentation, les épisodes d’anorexie ou de stress.
Pour les modalités pratiques détaillées (transition alimentaire, ritualisation des injections, vacances, utilisation d’un capteur de glycémie), consultez notre guide dédié : Alimentation et vie quotidienne du chat diabétique.
Comment votre vétérinaire prend en charge une hypoglycémie
En clinique, l’hypoglycémie sévère est traitée par perfusion intraveineuse de glucose (bolus de dextrose puis perfusion d’entretien jusqu’à stabilisation), associée à une surveillance neurologique et à la mesure régulière de la glycémie (Consensus ISFM/iCatCare 2025 ; AAHA 2026). Votre vétérinaire recherche systématiquement la cause déclenchante (surdosage, rémission, maladie sous-jacente) et réajuste à la baisse la dose d’insuline avant la sortie. Un suivi rapproché dans les jours qui suivent permet de stabiliser la nouvelle dose.
Foire aux questions
Comment reconnaître une crise d’hypoglycémie chez son chat ?
Les signes d’hypoglycémie chez le chat sont majoritairement neurologiques :
- Léthargie inhabituelle ou, à l’inverse, agitation et faim soudaine
- Tremblements généralisés, démarche titubante (ataxie)
- Désorientation, regard vague, vocalises anormales
- Refus alimentaire malgré une faim apparente
- Convulsions, perte de conscience dans les formes graves
Ces signes apparaissent généralement 2 à 8 heures après l’injection d’insuline. Un chat sous insuline présentant l’un de ces signes doit être considéré comme en hypoglycémie jusqu’à preuve du contraire.
Que donner à un chat en cas d’hypoglycémie ?
Donnez du miel, du sirop d’érable ou du sirop de glucose — 1 cuillère à café pour un chat de 3 à 5 kg. Si votre chat est conscient et avale, administrez à la seringue sans aiguille dans le coin de la bouche. S’il est somnolent ou inconscient, frottez le sucre sur les gencives et la face interne des joues, jamais dans le fond de la gorge. Ne donnez jamais de chocolat ni de produit « sans sucre » (xylitol toxique). Appelez ensuite votre vétérinaire dans tous les cas.
Combien de temps un chat met-il à récupérer d’une hypoglycémie ?
Après une crise traitée correctement, la glycémie peut mettre 24 à 72 heures à se stabiliser. Pendant cette période, votre chat reste plus sensible à l’insuline, surtout après une hypoglycémie sévère : le risque de récidive est accru si la dose habituelle est reprise sans ajustement. C’est pour cela que votre vétérinaire réévalue systématiquement la dose après une crise, et que la surveillance rapprochée (clinique ou avec capteur de glycémie en continu) est maintenue plusieurs jours.
Mon chat a fait une hypoglycémie, dois-je arrêter l’insuline ?
Non, mais n’administrez pas la dose suivante sans appeler votre vétérinaire. Un épisode d’hypoglycémie ne signe pas la fin du traitement, il signale que la dose actuelle est trop élevée pour le besoin réel — parfois parce que le chat entre en rémission, parfois parce qu’une cause d’insulinorésistance s’est résolue. L’arrêt brutal de l’insuline expose à une décompensation en acidocétose. C’est votre vétérinaire qui réévalue le besoin et propose la nouvelle dose.
Un chat non diabétique peut-il faire une hypoglycémie ?
Oui, mais c’est rare. Les principales causes sont : insuffisance hépatique sévère, sepsis, tumeur sécrétant de l’insuline (insulinome : rare chez le chat), intoxication au xylitol, hypoglycémie néonatale du chaton orphelin. En dehors du contexte diabétique, une hypoglycémie est toujours une urgence diagnostique et impose une consultation vétérinaire rapide.
Consulter un vétérinaire
L’hypoglycémie sévère est une urgence vitale. Si votre chat présente des convulsions, une perte de conscience ou une démarche très altérée, administrez du sucre sur les gencives et transportez immédiatement votre chat à la clinique la plus proche ou à la garde vétérinaire la plus proche.
Anticipez : identifiez dès maintenant la garde vétérinaire la plus proche de chez vous via l’Ordre national des vétérinaires (veterinaire.fr) et notez son numéro à côté de votre trousse de secours. Cette anticipation peut vous faire gagner des minutes décisives.
Pour toute modification de dose d’insuline ou de comprimé, contactez systématiquement votre vétérinaire traitant. Ne modifiez jamais une dose de votre propre initiative.
Références complètes
- Taylor S, Cannon M, Church D, Fleeman L, Fracassi F, Gilor C, Mott J, Niessen S. 2025 iCatCare consensus guidelines on the diagnosis and management of diabetes mellitus in cats. Journal of Feline Medicine and Surgery, 2025;27:1-37. journals.sagepub.com
- Bugbee A, Rucinsky R, Alvarez E, Cook A, Lathan P, Panning C. 2026 AAHA Diabetes Management Guidelines for Cats. JAAHA 2026;62(3):65-93. aaha.org
- MSD Veterinary Manual — Diabetes Mellitus in Cats. msdvetmanual.com
- ANSES — fiches toxicologiques (xylitol, sucres, théobromine). anses.fr
- CNITV (Centre National d’Informations Toxicologiques Vétérinaires) — fiches d’urgence intoxication. cnitv.fr
- Cornell Feline Health Center — Feline Diabetes. vet.cornell.edu