L’acidocétose chat est la décompensation aiguë la plus grave du diabète sucré félin : votre chat bascule en quelques heures à quelques jours d’un diabète équilibré (ou non encore diagnostiqué) vers une urgence métabolique pouvant engager le pronostic vital. Chez un chat diabétique, un seul critère doit déclencher l’appel au vétérinaire, jour et nuit : deux repas consécutifs refusés associés à un abattement anormal. Ce signal précoce capte la quasi-totalité des décompensations en cours, à un stade où la fenêtre thérapeutique est encore favorable (Consensus iCatCare 2025). Cet article vous donne la grille de décision à appliquer depuis chez vous, les signes à reconnaître, le piège diagnostique de la bandelette urinaire, ce que fera votre vétérinaire en clinique, et le cas particulier des chats sous comprimés SGLT2.
Signes à surveiller
L’acidocétose s’installe typiquement sur 24 à 72 heures. Contrairement à l’hypoglycémie — qui se manifeste brutalement et par des signes neurologiques (cf. notre article reconnaître une hypoglycémie chez le chat diabétique) —, l’acidocétose se signale par des signes métaboliques et digestifs d’aggravation progressive.
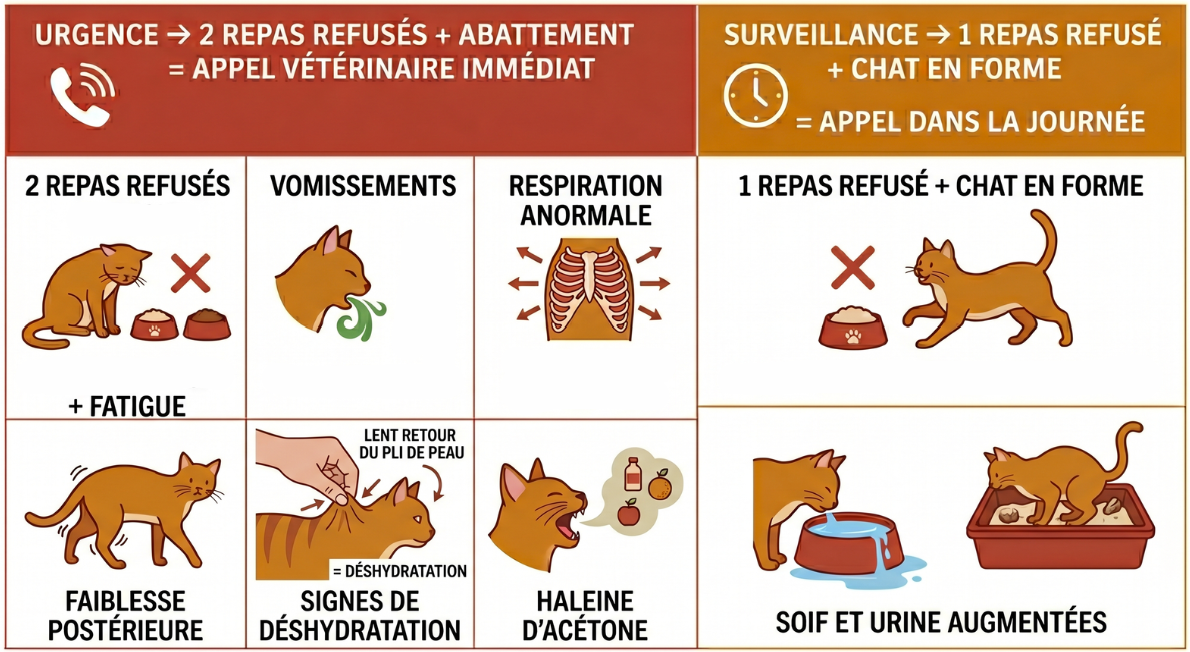
⚠️ Signes d’urgence — appel vétérinaire immédiat, y compris la nuit ou le week-end
- Refus de deux repas consécutifs associé à un abattement chez un chat diabétique connu. C’est le critère cardinal : il capte l’acidocétose précocement, alors que les autres signes (Kussmaul, hypothermie) signent un stade plus tardif au pronostic plus réservé (Consensus iCatCare 2025 ; pratique vétérinaire francophone — Siméon, La Dépêche Vétérinaire 2023).
- Vomissements répétés (plus de deux en six heures), surtout s’ils accompagnent une anorexie.
- Respiration ample et rapide : le chat « halète comme un chien », respiration profonde et lente (respiration de Kussmaul, compensation de l’acidose métabolique).
- Faiblesse marquée des postérieurs, démarche titubante, troubles de la conscience, convulsions.
- Déshydratation visible : pli de peau qui ne reprend pas immédiatement sa place, gencives sèches et collantes, yeux légèrement enfoncés.
- Haleine fruitée à odeur d’acétone (« vernis à ongles ») : signe spécifique mais souvent imperceptible pour le propriétaire, notamment chez le chat qui se toilette.
Signes d’alerte — appel vétérinaire dans la journée
Refus d’un seul repas chez un chat diabétique par ailleurs en forme, augmentation brutale de la soif et des urines, baisse d’activité notable. Ces signaux ne sont pas urgents en eux-mêmes, mais ils méritent un appel au vétérinaire traitant le jour même : ils peuvent annoncer une décompensation dans les 24 à 48 heures.
Que faire si vous suspectez une acidocétose
Avant toute chose : n’attendez pas le lendemain. C’est le piège mortel de l’acidocétose féline. Vous observez l’anorexie le soir, vous vous dites que vous appellerez le vétérinaire au matin, votre chat est comateux au réveil.
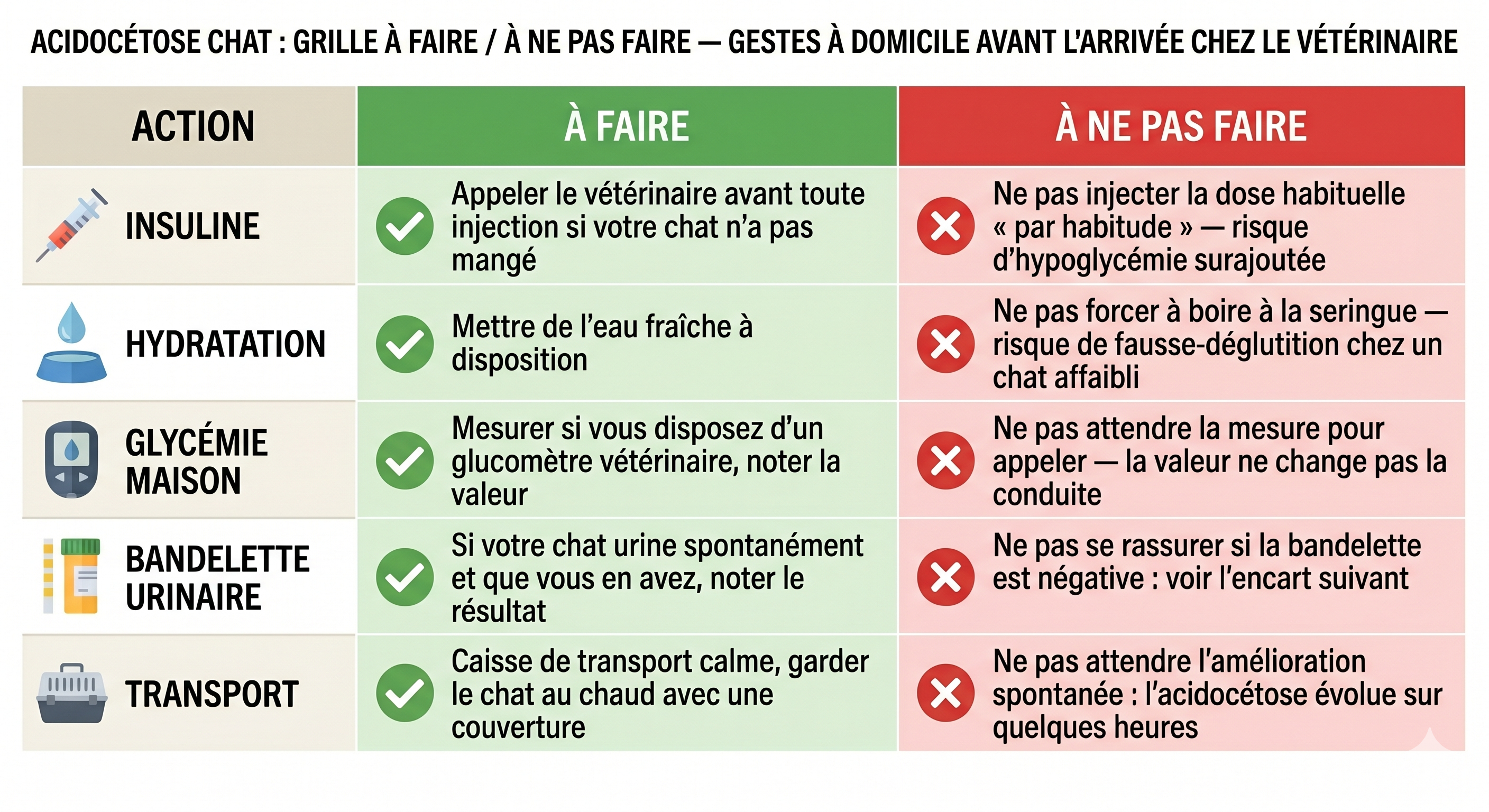
La grille « à faire / à ne pas faire » à la maison
Les cinq informations à préparer pour l’appel
Notez avant d’appeler : (1) l’heure et la dose de la dernière injection d’insuline ou de la dernière prise de comprimé SGLT2 ; (2) le type d’insuline ou de comprimé utilisé ; (3) la dernière glycémie connue (en consultation ou à domicile) ; (4) l’heure et la quantité du dernier repas effectivement consommé ; (5) la durée des symptômes depuis la première anomalie observée. Ces cinq informations conditionnent l’orientation immédiate (consultation programmée vs urgence) et la préparation du protocole de soins. Si vous n’avez pas toutes ces informations, appelez quand même, le plus important est de ne pas perdre de temps !
Hypoglycémie ou acidocétose : ne pas confondre
Hypoglycémie sévère et acidocétose peuvent toutes deux altérer la conscience d’un chat diabétique, mais la conduite à tenir est légèrement différente. Pour ne pas se tromper, le différentiel détaillé est traité dans notre article dédié : hypoglycémie chez le chat diabétique : reconnaître la crise et agir. L’un comme l’autre nécessite néanmoins une consultation vétérinaire d’urgence : n’essayez donc pas de faire la différence entre les deux dans l’urgence et amenez votre chat chez le vétérinaire.
Comprendre l’acidocétose : le mécanisme en bref
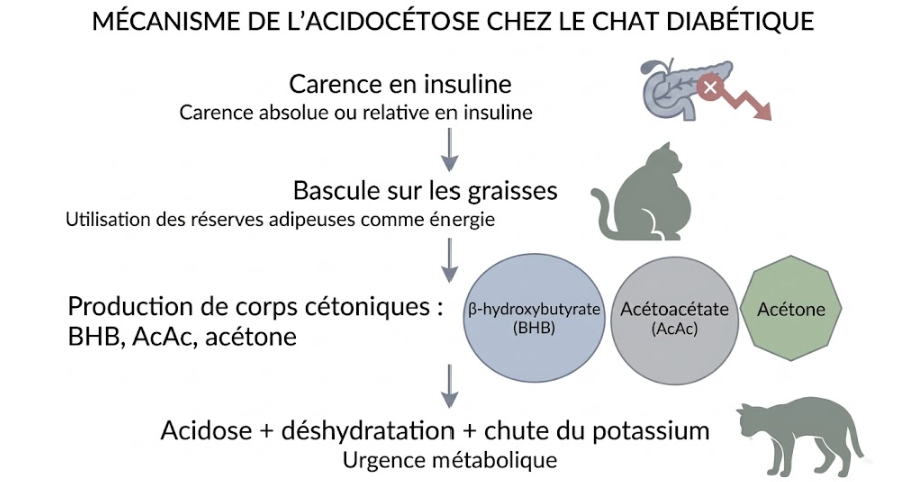
L’acidocétose résulte d’une carence en insuline — absolue (le pancréas n’en produit plus assez) ou relative (les besoins augmentent brutalement à cause d’une infection, d’une pancréatite, d’un stress). Privées d’insuline, les cellules ne peuvent plus utiliser le glucose comme carburant : l’organisme bascule alors sur les graisses. Cette dégradation accélérée des graisses (lipolyse) produit massivement trois corps cétoniques — l’acétoacétate (AcAc), le β-hydroxybutyrate (BHB) et l’acétone — qui acidifient le sang. À cette acidose s’ajoutent une déshydratation profonde (le chat urine pour éliminer le glucose en excès) et des troubles électrolytiques majeurs, en particulier une chute du potassium (Consensus iCatCare 2025 ; MSD Veterinary Manual). Comprendre ce mécanisme éclaire ce que fera votre vétérinaire : réhydrater avant tout, restaurer le potassium, ramener l’insuline pour réorienter le métabolisme vers le glucose.
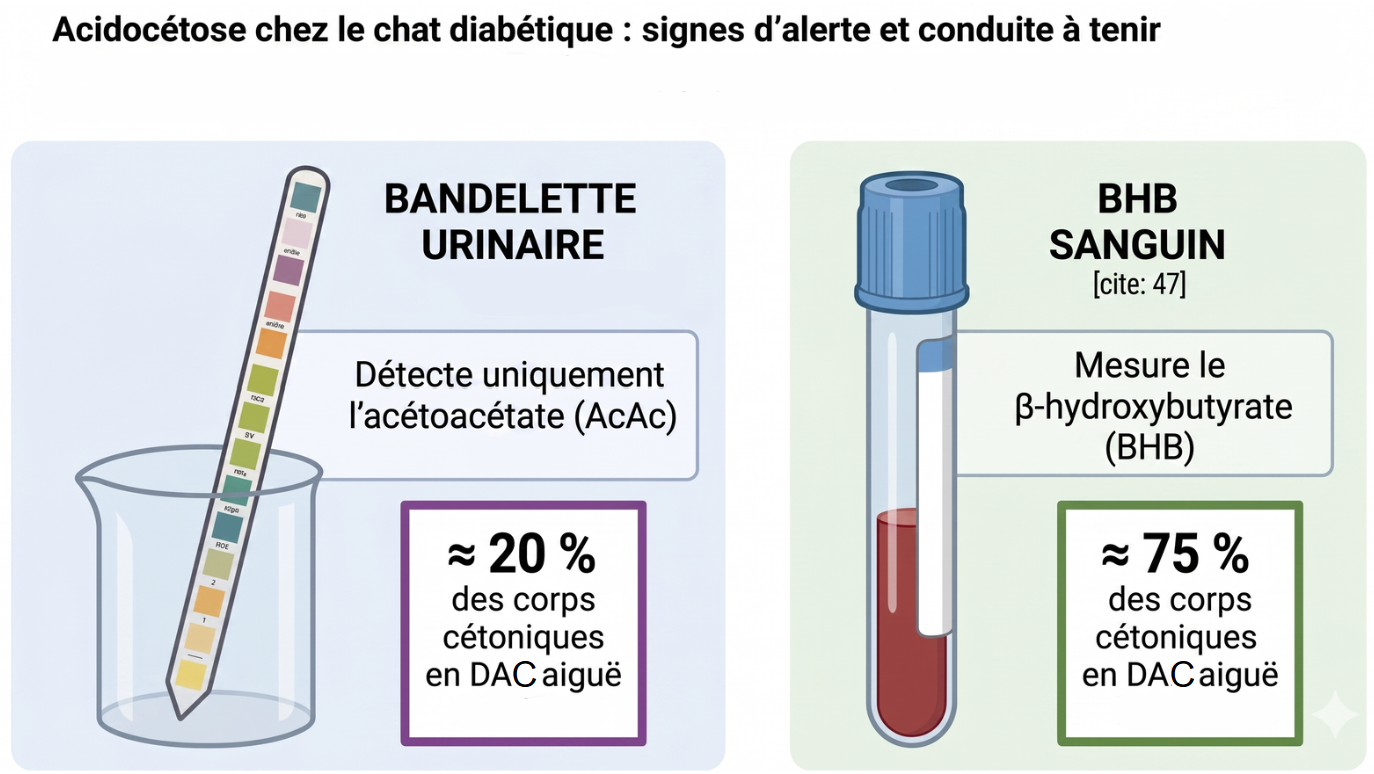
Le piège de la bandelette urinaire à la maison
Beaucoup de propriétaires possèdent des bandelettes urinaires et se rassurent quand elles sont négatives. C’est une fausse sécurité dangereuse en cas d’acidocétose. Voici pourquoi.
Les bandelettes urinaires détectent uniquement l’acétoacétate (AcAc) — pas le β-hydroxybutyrate (BHB), qui est pourtant le corps cétonique majoritaire lors d’une acidocétose aiguë sévère (jusqu’à 80 % du total). Plus l’acidose s’aggrave, plus la balance se déplace vers le BHB, donc moins la bandelette urinaire est sensible — paradoxalement, c’est dans les cas les plus graves que la bandelette risque d’être faussement négative (Consensus iCatCare 2025 ; La Dépêche Vétérinaire — Siméon, 2023).
La mesure de référence est donc le BHB sanguin, mesurable au cabinet vétérinaire avec un appareil dédié de type point-of-care (lecteur portable). Concrètement : si votre chat est clairement souffrant et que la bandelette urinaire est négative, considérez-la comme non interprétable et appelez quand même.
Diagnostic et prise en charge par le vétérinaire
Le diagnostic d’acidocétose repose sur trois critères biologiques convergents : une hyperglycémie (généralement supérieure à 14 mmol/L, soit 250 mg/dL), une cétonémie (BHB sanguin élevé) ou cétonurie, et une acidose métabolique (pH sanguin abaissé, bicarbonate diminué) (Consensus iCatCare 2025). Votre vétérinaire complétera par un ionogramme (kaliémie surtout), une numération sanguine et un bilan biochimique élargi pour rechercher les comorbidités déclenchantes : pancréatite, insuffisance rénale, infection urinaire, hypersomatotropisme.
La prise en charge est hospitalière, en moyenne sur 3 à 7 jours selon la sévérité. Le protocole consensuel articule quatre piliers : (1) fluidothérapie intraveineuse prudente et progressive pour réhydrater sans surcharger ; (2) supplémentation électrolytique, surtout en potassium (l’insulinothérapie fait chuter la kaliémie, d’où la nécessité de la corriger en parallèle) ; (3) insulinothérapie — soit en perfusion continue d’insuline soluble, soit selon les protocoles plus récents par insuline glargine par voie sous-cutanée puis intramusculaire (protocole Zeugswetter 2021, équivalence démontrée à la perfusion continue chez le chat) ; (4) soutien nutritionnel via sonde nasoœsophagienne si la prise alimentaire ne reprend pas spontanément, pour prévenir une lipidose hépatique (complication fréquente chez le chat anorexique).
L’insuline glargine est une insuline humaine utilisée en routine chez le chat — bien qu’elle n’ait pas d’autorisation de mise sur le marché (AMM) spécifiquement vétérinaire dans cette indication. Ce détournement d’usage est encadré par votre vétérinaire qui en assume la responsabilité clinique, et représente la pratique consensuelle internationale (Consensus iCatCare 2025 ; AAHA 2026).
Cas particulier : l’acidocétose euglycémique sous comprimés SGLT2
Les inhibiteurs SGLT2 — la bexagliflozine et la velagliflozine, disponibles en Europe et aux Etats-Unis depuis 2022-2024 pour le diabète félin — ont transformé la prise en charge en évitant les injections quotidiennes d’insuline. Mais ils introduisent une complication spécifique qu’il faut connaître : l’acidocétose euglycémique (eDKA).
⚠️ Glucomètre maison trompeur sous SGLT2
Le principe : ces comprimés font éliminer le glucose dans les urines, ce qui maintient une glycémie quasi normale. Mais si une cause de stress métabolique survient (anorexie, infection, déshydratation), la cascade cétogène peut se déclencher sans hyperglycémie associée. La glycémie n’est donc plus un signal d’alerte fiable. L’incidence rapportée est faible mais non négligeable : environ 1 chat sur 15 chez les patients naïfs d’insuline et 1 chat sur 10 chez ceux préalablement insulino-traités, principalement dans les deux premières semaines de traitement (Consensus iCatCare 2025 — études Niessen 2024 et Hadd 2023, JVIM ; AAHA 2026).
Pour vous, deux conséquences pratiques : (1) pendant les deux premières semaines de traitement par SGLT2, toute anorexie ou tout abattement impose un appel vétérinaire, même si le glucomètre maison donne un chiffre normal ; (2) la mesure de référence devient le BHB sanguin, à faire au cabinet vétérinaire. Si l’eDKA est confirmée, le SGLT2 est arrêté définitivement et le chat est transitionné vers l’insulinothérapie classique.
Pronostic
Le pronostic de l’acidocétose féline s’est amélioré avec les protocoles récents mais reste réservé. Les études les plus solides en termes d’effectifs rapportent une survie à la sortie de l’hôpital de 56 % à 61 %. Des études sur des cohortes plus restreintes rapportent des taux supérieurs, jusqu’à 85-93 %, probablement liés à des conditions de recrutement plus sélectives. Plus l’acidose métabolique et l’hyperosmolarité sont sévères à l’admission, plus le pronostic se dégrade, ce qui justifie de ne pas attendre.
Les facteurs pronostiques défavorables identifiés à l’admission sont une créatinine, une urée, un magnésium et une bilirubine totale élevés (Cooper et al. 2015), ainsi qu’une glycémie médiane élevée dans les 24 premières heures d’hospitalisation et un score clinique de sévérité élevé (Ad & Hess 2024). À l’inverse, ni la race, ni l’âge, ni le sexe, ni le poids, ni la présence de comorbidités fréquentes (pancréatite, lipidose hépatique, insuffisance rénale chronique, infection urinaire) ne ressortent comme prédictifs indépendants de la mortalité dans les cohortes récentes (Cooper et al. 2015).
Le taux de récidive est estimé entre 18 % et 42 % selon les études ; les cohortes récentes convergent vers 18 %, avec un délai médian de récidive d’environ 44 jours après la sortie d’hospitalisation (Cooper et al. 2015 ; Ad & Hess 2024). Bonne nouvelle : un épisode d’acidocétose ne compromet pas la possibilité de rémission diabétique ultérieure — une étude rapporte même un taux de rémission de 58 % après acidocétose, plus fréquent lorsque la cause déclenchante est identifiable et traitable, comme une pancréatite résolue ou l’arrêt d’un traitement diabétogène (Sieber-Ruckstuhl et al. 2008). Le pronostic individuel dépend de plusieurs facteurs que votre vétérinaire évalue lors du suivi.
Après la crise : limiter le risque de récidive
Une fois la crise passée, la prévention ne passe pas par une checklist quotidienne supplémentaire (cf. notre guide alimentation et vie quotidienne du chat diabétique pour la routine de fond), mais par trois leviers spécifiques au risque d’acidocétose :
- La règle des deux repas intégrée comme réflexe permanent : deux repas consécutifs refusés et un abattement = appel vétérinaire, sans négociation.
- Le suivi rapproché des comorbidités déclencheuses identifiées lors de l’hospitalisation (pancréatite, insuffisance rénale, infection chronique, hypersomatotropisme) avec votre vétérinaire traitant.
- Si votre chat est sous comprimé SGLT2 : un suivi BHB sanguin rapproché les deux premières semaines de traitement, puis à chaque épisode d’anorexie même brève.
Affichez à côté de la trousse d’insuline le numéro de votre vétérinaire traitant et celui de la garde vétérinaire de votre secteur (annuaire de l’Ordre national des vétérinaires : veterinaire.fr).
Foire aux questions
Quels sont les symptômes de l’acidocétose chez le chat ?
Les premiers signes sont une anorexie (refus de manger) et un abattement chez un chat diabétique. S’y ajoutent rapidement des vomissements, une déshydratation, une respiration ample et rapide (respiration de Kussmaul), parfois une haleine à l’odeur d’acétone (« vernis à ongles ») et, aux stades avancés, des troubles de la conscience pouvant aller jusqu’au coma. Le diabète diagnostiqué de longue date peut décompenser brutalement à l’occasion d’une infection ou d’une pancréatite ; à l’inverse, l’acidocétose peut être la circonstance de découverte d’un diabète jamais diagnostiqué.
Un chat peut-il survivre à une acidocétose diabétique ?
Oui, dans la majorité des cas pris en charge à temps. Les études récentes les plus larges rapportent une survie à la sortie de l’hôpital de 56 à 61 %, et les cohortes plus restreintes jusqu’à 85-93 % (Cooper et al. 2015 ; Ad & Hess 2024 ; Zeugswetter et al. 2021). Les facteurs pronostiques les plus défavorables sont la sévérité de l’acidose à l’admission, l’insuffisance rénale concomitante et la présence d’une comorbidité non identifiée comme une pancréatite ou un hypersomatotropisme. La rapidité d’intervention reste le levier le plus puissant : un chat amené aux premiers signes d’anorexie a un pronostic très supérieur à un chat amené en coma.
Quelle est la différence entre une crise d’acétone et une acidocétose diabétique chez le chat ?
Les expressions « crise d’acétone » et « cétose » sont parfois utilisées indifféremment, mais elles ne désignent pas la même chose. La cétose est la simple présence de corps cétoniques dans le sang ou les urines, sans acidose : elle peut être bénigne et transitoire. L’acidocétose est une cétose grave avec acidose métabolique : c’est le stade où le pronostic vital peut être engagé. La distinction se fait au laboratoire vétérinaire par mesure du pH sanguin et du bicarbonate. Pour vous propriétaire, cette nuance ne change pas la conduite à tenir : tout chat diabétique anorexique et abattu doit être présenté en urgence, c’est votre vétérinaire qui tranche.
Pourquoi un chat diabétique fait-il une acidocétose ?
Trois grands déclencheurs : (1) une insulinothérapie insuffisante (sous-dosage, oubli répété d’injection, insuline périmée ou mal conservée) ; (2) une affection intercurrente qui augmente brutalement les besoins en insuline — pancréatite (très fréquente), infection urinaire, insuffisance rénale, hyperthyroïdie, hypersomatotropisme (excès d’hormone de croissance, présent chez 1 chat diabétique sur 4 selon les études récentes — Consensus iCatCare 2025) ; (3) certains médicaments diabétogènes, en particulier les corticoïdes.
Mon chat est sous comprimés (bexagliflozine, velagliflozine), peut-il faire une acidocétose ?
Oui, et c’est même une particularité importante de cette classe thérapeutique. L’acidocétose euglycémique peut survenir avec une glycémie normale, ce qui rend le glucomètre maison trompeur. L’incidence est faible (environ 5 à 10 % selon les études) mais concentrée sur les deux premières semaines de traitement (Consensus iCatCare 2025). Pendant cette période, toute anorexie ou tout abattement doit déclencher un appel vétérinaire, même si la glycémie semble correcte.
La bandelette urinaire suffit-elle pour détecter une acidocétose à la maison ?
Non. Les bandelettes urinaires détectent l’acétoacétate, pas le β-hydroxybutyrate qui est pourtant le corps cétonique majoritaire en acidocétose aiguë. Une bandelette urinaire négative chez un chat anorexique et abattu ne permet pas d’écarter l’acidocétose (Consensus iCatCare 2025). La mesure de référence est le BHB sanguin, réalisable au cabinet vétérinaire. Si votre chat est souffrant, la bandelette ne doit jamais retarder l’appel.
Consulter un vétérinaire
L’acidocétose est une urgence vitale qui nécessite une hospitalisation. Si votre chat diabétique présente une anorexie associée à un abattement, des vomissements ou une respiration anormale, n’attendez pas : appelez votre vétérinaire traitant ou la garde vétérinaire de votre secteur. Vous pouvez identifier la garde la plus proche via l’annuaire de l’Ordre national des vétérinaires (veterinaire.fr).
Références complètes
- Taylor S, Cannon M, Church D, Fleeman L, Fracassi F, Gilor C, Mott J, Niessen S. 2025 iCatCare consensus guidelines on the diagnosis and management of diabetes mellitus in cats. Journal of Feline Medicine and Surgery, 2025;27:1-37. DOI : 10.1177/1098612X251399103
- Bugbee A, Rucinsky R, Alvarez E, Cook A, Lathan P, Panning C. 2026 AAHA Diabetes Management Guidelines for Cats. JAAHA 2026;62(3):65-93. aaha.org
- Bruskiewicz KA, Nelson RW, Feldman EC, Griffey SM. Diabetic ketosis and ketoacidosis in cats: 42 cases (1980-1995). Journal of the American Veterinary Medical Association, 1997;211(2):188-192.
- Cooper RL, Drobatz KJ, Lennon EM, et al. Retrospective evaluation of risk factors and outcome predictors in cats with diabetic ketoacidosis (1997-2007): 93 cases. Journal of Veterinary Emergency and Critical Care, 2015;25(2):263-272.
- Niessen SJM, Bjornvad C, Church DB, et al. Agreeing Language in Veterinary Endocrinology (ALIVE): diabetes mellitus — a modified Delphi-method-based system to create consensus disease definitions. The Veterinary Journal, 2022;289.
- Zeugswetter FK, Luckschander-Zeller N, Karlovits S, et al. Glargine versus regular insulin protocol in feline diabetic ketoacidosis. Journal of Veterinary Emergency and Critical Care, 2021;31(4):459-468.
- Niessen SJM, Kooistra HS, Forcada Y, et al. Efficacy and safety of once daily oral administration of sodium-glucose cotransporter-2 inhibitor velagliflozin compared with twice daily insulin injection in diabetic cats. Journal of Veterinary Internal Medicine, 2024;38:2099-2119.
- MSD Veterinary Manual — Diabetes Mellitus in Cats. msdvetmanual.com
- Siméon D. Les corps cétoniques chez le chien et le chat en pratique. La Dépêche Vétérinaire, 2023.
- Ad N, Hess RS. Feline acute patient physiologic and laboratory evaluation scores and other prognostic factors in cats with first-time diabetic ketoacidosis. Journal of Veterinary Internal Medicine, 2024;38(5):2425-2430. DOI : 10.1111/jvim.17151
- Sieber-Ruckstuhl NS, Kley S, Tschuor F, et al. Remission of diabetes mellitus in cats with diabetic ketoacidosis. Journal of Veterinary Internal Medicine, 2008;22(6):1326-1332.