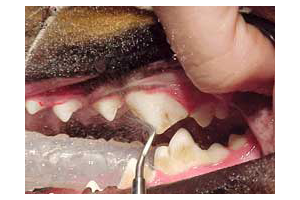
Les traumatismes dentaires sont fréquents mais passent souvent inaperçus, et leurs conséquences sont ignorées ou au mieux sous-évaluées. Ils sont dus à des accidents mais s’observent plus généralement suite à des jeux de mordant excessifs, en particulier avec des « jouets » abrasifs ou cassants.
Points clefs
- Les traumatismes dentaires sont synonymes de douleurs faciales, souvent sous-estimées ; la mise en oeuvre du traitement doit être la plus précoce possible.
- Le traitement canalaire est généralement satisfaisant, même si le délai entre le traumatisme et le traitement est un facteur pronostique important. Un suivi radiologique sur le long terme est toujours recommandé.
- La radiographie intra-orale est l’examen diagnostique de choix ; elle permet d’évaluer la lésion de manière précise et de suivre chaque étape du processus thérapeutique.
- Les prothèses dentaires, dont l’intérêt est souvent sous-estimé, doivent être toujours réalisées selon les recommandations techniques appropriées et après traitement endodontique et parodontal efficace.
- L’utilisation des implants demande une étude fine des contraintes mécaniques en jeu.
Introduction
Les traumatismes dentaires sont fréquents mais passent souvent inaperçus, et leurs conséquences sont ignorées ou au mieux sous-évaluées. Ils sont dus à des accidents mais s’observent plus généralement suite à des jeux de mordant excessifs, en particulier avec des « jouets » abrasifs ou cassants.
Il faut donc encore souligner l’intérêt d’un examen médical complet, incluant aussi la cavité orale, associé à une bonne compréhension des conséquences potentielles. Le développement des soins dentaires offre aujourd’hui un accès plus facile à des techniques opératoires modernes permettant de conserver, renforcer ou remplacer une dent.
Le praticien a tout intérêt à se familiariser avec ces éléments et être capable d’établir le bon diagnostic pour formuler un plan thérapeutique.
Indications cliniques d’un traitement endodontique
Le signe clinique le plus évident et le plus important pour le clinicien et son patient est certainement la douleur. Celle-ci est toujours présente lors de traumatisme dentaire, mais passe souvent inaperçue, et son identification demande une bonne observation de l’animal ou une anamnèse approfondie (Tableau 1).
La pulpe dentaire, composée à la fois de tissus conjonctifs, vaisseaux sanguins, lymphatiques et nerfs, se prolonge sans discontinuité dans l’espace parodontal péri-apical via l’apex radiculaire. Une douleur est alors ressentie quand des stimuli mécaniques ou thermiques provoquent une inflammation de la pulpe dentaire, et cette sensation est amplifiée par la compression du parodonte péri-apical (mordant) et par l’évolution du processus inflammatoire en phases aiguës et chroniques.
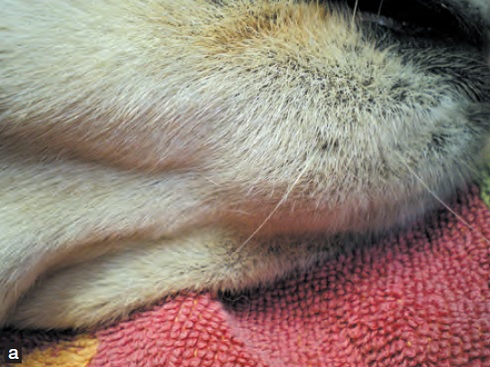
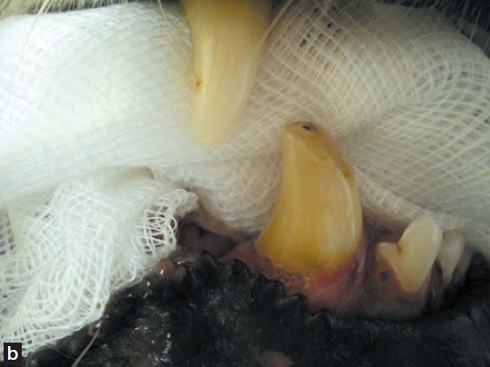
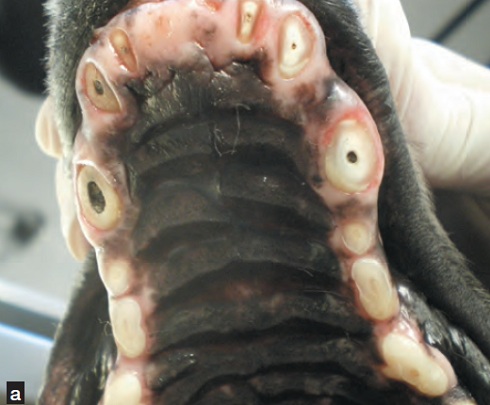
L’accoutumance de l’animal ainsi que la méconnaissance du propriétaire de la symptomatologie de la douleur en retardent la détection. Une dent cassée constitue aussi un site idéal de colonisation bactérienne ; l’infection se développe instantanément dans le canal pulpaire, mais il faut quelques jours avant d’en observer les conséquences locales (parodontite péri-apicale)1. La dent étant un système « clos », l’inflammation péri-apicale est persistante. Son expression est cependant dépendante de l’hôte (environnement du péri-apex, âge de l’animal, statut immunitaire général). Les lésions observées sont la résultante de cette alternance entre forme inflammatoire chronique (granulome, kyste) ou aiguë (abcès, phlegmon, fistule) (Figure 1). Une inflammation périapicale irréversible peut également être observée après un traumatisme sans fracture dentaire (contusion dentaire). Ces lésions sont fréquentes chez les petites races et peuvent occasionner des dégâts sévères en l’absence de traitement.
Tableau 1 : Traumatismes dentaires et causes possibles.
Figures 1a et 1b : Les conséquences pathologiques d’un traumatisme dentaire sont variables.
Indications cliniques d’une prothèse dentaire
Les déficits fonctionnels, tels que les malocclusions dues à une couronne cassée, sont souvent le motif essentiel de la demande de soins. Le propriétaire, persuadé que restaurer la hauteur de la dent permettra de rétablir un bon mordant, sous-estime généralement la douleur due à l’inflammation péri-apicale.
En d’autres situations, c’est le praticien lui-même qui conseille la pose d’une prothèse dans le but de renforcer la dent dévitalisée. L’objectif principal de toute prothèse est d’apporter une meilleure protection contre l’usure mécanique, les chocs futurs et aussi les contaminations bactériennes éventuelles du canal pulpaire.
Les récents progrès des résines de restauration dentaires ont entraîné des divergences d’opinion concernant la meilleure approche à adopter lors de fracture dentaire.
Pour certains, le traitement canalaire, parodontal et de restauration des accès au canal dentaire suffit à restaurer la fonction dentaire et ce, quelle que soit la hauteur de la couronne dentaire résiduelle. Mais la dent restaurée n’étant pas aussi résistante que la dent originale, le propriétaire/maître-chien doit être informé qu’une couronne de structure déficiente a ses limites fonctionnelles, et cette information est essentielle pour limiter les chocs et éviter les prises en gueule violentes grâce à une bonne éducation.
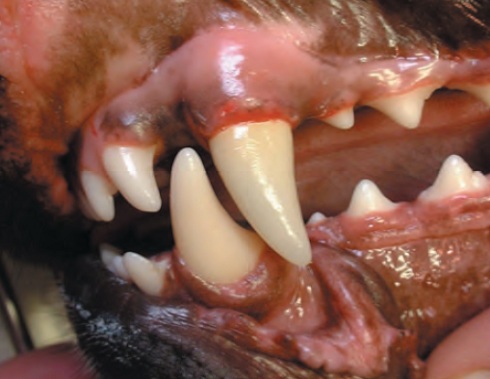
Pour d’autres, les études réalisées chez l’Homme démontrent l’intérêt de la prothèse dentaire, notamment en favorisant un renforcement mécanique et une meilleure étanchéité aux fluides de la dent dévitalisée (Figure 2)2.
Cependant, aucune étude vétérinaire ne vient pour l’instant contredire l’une ou l’autre de ces parties, renvoyant chaque praticien à une interprétation personnelle du bien-être animal et de l’efficacité prothétique.
Figures 2a et 2b : Une prothèse dentaire peut être indiquée dans un certain nombre de situations.

Le déficit fonctionnel s’accompagne toujours d’un déficit esthétique, mais celui-ci est rarement pris en compte.
Par exemple, la restauration directe d’une dent (c’est-à-dire l’obturation en une étape) est réalisée à minima sans recherche de rehaussement, et sa restauration indirecte passe par la pose d’une couronne dentaire en métal (plutôt qu’en matériaux céramiques) car le côté esthétique est rarement un problème.
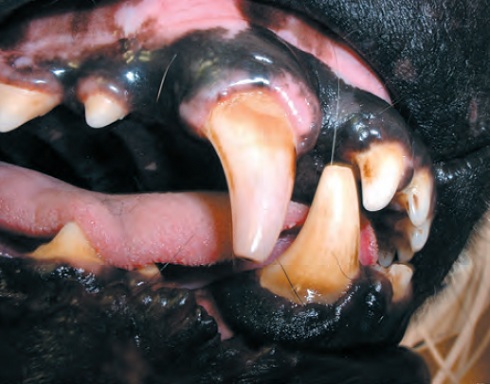
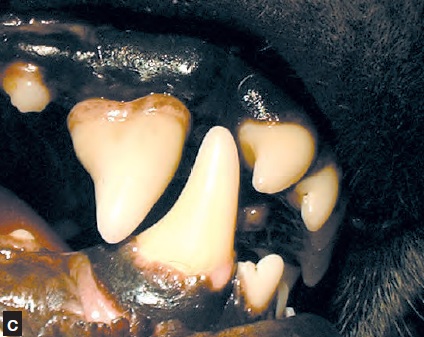
En de rares circonstances (chien d’exposition, par exemple), le propriétaire demande une couronne en céramique afin de rétablir l’aspect originel de la dent, mais étant donné la relative fragilité de ce type de prothèse, cette demande devra être attentivement évaluée par le praticien (Figure 3).
Le développement récent de l’implantologie comme réponse aux problématiques parodontales chez l’Homme a conduit tout naturellement certains confrères à l’expérimenter chez l’animal.
Les avantages et les inconvénients doivent être bien discutés avec le propriétaire, ainsi que les limitations et le pronostic associés au traitement.
Il existe bien entendu des différences fondamentales entre les indications vétérinaires et les indications humaines (agénésie dentaire, avulsion dentaire, extraction dentaire, par exemple)3.
Évaluation de l’animal et de la dent
L’examen dentaire de l’animal est toujours précédé d’un examen clinique externe et d’un éventuel examen neurologique. Une attention particulière est portée à l’évaluation des articulations temporo-mandibulaires et des structures osseuses maxillo-faciales ainsi qu’aux muqueuses orales. L’examen de la dent elle-même débute sur l’animal vigile puis se complète sous anesthésie générale.
Sur l’animal vigile, les éléments suivants sont observés :
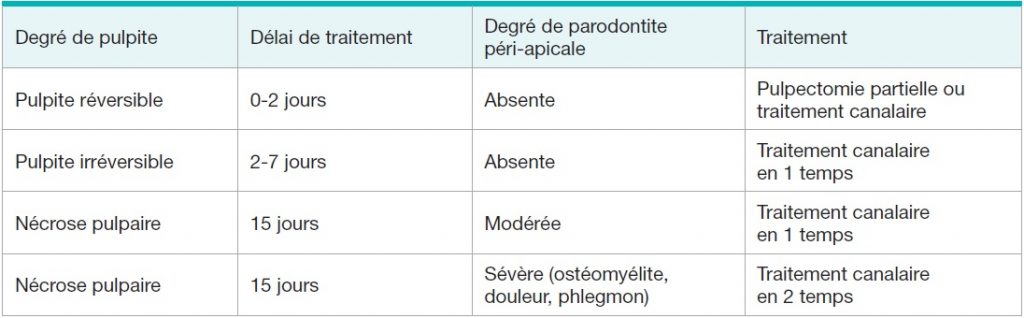
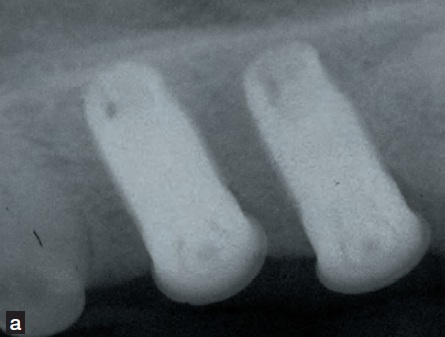
- Différence éventuelle de couleur sur toute ou une partie de la couronne dentaire4 (Figure 4).
- Intégrité de structure de la couronne dentaire.
- Réflexe éventuel de défense à la percussion dentaire.
- Occlusion dentaire.
Le geste le plus simple et le plus utile est l’exploration de la surface dentaire à l’aide d’une sonde dentaire. Il permet instantanément de mettre en évidence une effraction de la chambre pulpaire ; l’ouverture de la dent à l’environnement oral modifie considérablement les risques de complications ainsi que les options thérapeutiques.
Sous anesthésie, les examens suivants sont essentiels :
- Évaluation de l’intégrité du parodonte (sondage parodontal pour estimer l’extension sous-gingivale de la fracture coronaire).
- Radiographie intra-orale pour évaluer le rapport canal/ paroi radiculaire et rechercher une inflammation périapicale.
Le plan de traitement et le pronostic sont clairement énoncés au propriétaire. Un diagnostic clinique précis est essentiel, et le choix final d’un traitement endodontique et/ou de restauration par prothèse dentaire doit prendre en compte :
- La condition médicale du patient (âge, historique, fonctions cardiovasculaire et métabolique).
- L’évaluation de l’occlusion dentaire et des probables contraintes mécaniques.
- L’état du parodonte (recherche de maladie parodontale et évaluation de la faisabilité d’une chirurgie restauratrice).
- L’hygiène bucco-dentaire, satisfaisante ou non.
- Un traitement endodontique approprié (Tableau 2).
- La radiographie dentaire (recherche de lésions périapicales, d’ankylose ou de résorption radiculaire).
- L’utilisation de modèles dentaires reproduisant précisément les arcades dentaires mandibulaire et maxillaire.
Matériels, techniques et suivi
Les soins endodontiques varient en fonction du temps écoulé depuis le traumatisme pulpaire. Un traitement sur dent vivante est entrepris au maximum 48 heures après le traumatisme. Les investigations récentes couplant imagerie et histologie péri-apicale après infection canalaire confirment la rapidité du développement de l’inflammation péri-apicale1.
La pulpectomie partielle avec coiffage pulpaire est réalisée dans des conditions chirurgicales aseptiques, ce qui signifie la stérilisation des instruments, la désinfection de la cavité buccale et de la surface dentaire à soigner, et la mise en place d’une digue stérile. L’efficacité du traitement dépend de la qualité de la restauration et en particulier du contrôle de l’étanchéité. La pulpe dentaire considérée comme infectée est excisée à l’aide d’une fraise dentaire stérile de dimension légèrement supérieure au diamètre du canal dentaire.
Après contrôle de l’hémorragie, un coiffage pulpaire est réalisé en appliquant un pansement (hydroxyde de calcium ou mélange d’hydroxyapatite) afin de favoriser la cicatrisation. Une nécrose aseptique localisée se développe au contact de la pulpe, suivie de la formation de dentine cicatricielle ; ce « pont dentinaire » est visualisable à la radiographie mais n’est pas en soi une barrière hermétique aux fluides, et le pilier central de la bonne efficacité du traitement réside bien dans la qualité de la restauration, et notamment dans ses propriétés d’étanchéité.
Une bonne connaissance des qualités et limites des différents matériaux dentaires est importante et permet de mieux appréhender leur manipulation et leur pose. Pour la restauration dentaire, une protection physique et mécanique du coiffage pulpaire est indispensable. La technique « sandwich » est utilisée, où une base composée de ciment de verre-ionomère (choisie pour ses propriétés de résilience et d’étanchéité) protège le coiffage pulpaire et sert de support à la restauration proprement dite. La restauration mécanique de l’accès coronaire est construite actuellement avec des résines composites choisies pour leurs propriétés de résistance mécanique et aussi esthétiques.
Le traitement sous 48 heures d’une contamination de la pulpe dentaire offre un taux de réussite de 88 %5. Mais si l’infection pulpaire est soignée dans un délai de 48 heures à 7 jours, le taux de réussite chute à 41 %, et les infections pulpaires datant de 1 à 3 semaines n’ont qu’un pronostic positif de 23 %. Ces résultats d’étude clinique vétérinaire rejoignent les recommandations humaines, selon lesquelles les meilleures chances de succès thérapeutique (95 %) concernent les pulpites réversibles traitées dans les 24 heures6.
Le traitement canalaire est le traitement de choix pour un traumatisme pulpaire datant de plus de 48 heures. Il consiste à retirer toute la pulpe dentaire, à réaliser un débridement mécanique des parois du canal dentaire, qui est ensuite désinfecté (débridement chimique), puis obturé dans sa totalité avant la restauration des accès coronaires.
Il existe une grande variété de techniques opératoires, qui se distinguent essentiellement par leur méthode d’obturation du canal.
La désinfection et la mise en forme du canal dentaire présentent moins de variations techniques mais demeurent essentielles à la bonne efficacité du traitement.
Lors de la préparation canalaire, la mise en forme du canal permet un travail plus efficace des instruments et une meilleure circulation de l’irrigant utilisé ; une ouverture adéquate du canal permet à l’irrigant d’atteindre les ramifications les plus fines du système pulpaire, optimisant ainsi la désinfection. L’élimination de la pulpe dentaire est bien sûr importante, mais le débridement mécanique complété du débridement chimique des parois dentinaires est essentiel à la désinfection du canal dentaire. La préparation conduit à la taille d’un cône idéal dont l’angle d’ouverture est d’environ 10 %7, 8.
Ceci est particulièrement important pour le tiers apical de la racine. Une obturation tridimensionnelle du canal est réalisée pour prévenir la recolonisation bactérienne. Un ciment canalaire est indispensable à l’obturation du canal : appliqué en couche ultra-fine, il permet à la guttapercha d’épouser au mieux le canal dentaire pour assurer une barrière étanche aux bactéries (Figure 5).
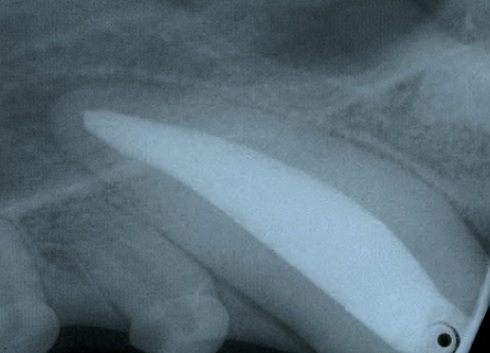
La réussite des traitements endodontiques a rarement fait l’objet d’études en dentisterie vétérinaire. Il faut pourtant souligner deux différences majeures par rapport à la dentisterie humaine :
- Le traitement est souvent éloigné du traumatisme et la parodontite péri-apicale très organisée.
- L’anatomie canalaire est complexe avec des canaux pouvant atteindre 40-42 mm, rendant l’efficacité mécanique et chimique du débridement canalaire difficile.
Une étude rétrospective souligne qu’en cas de pulpite irréversible, le traitement offre un taux de succès clinique et radiographique proche de 85 %, qui chute à 45 % en cas de nécrose pulpaire9. Toutefois, si on limite les critères d’efficacité à l’absence de signes cliniques (douleur, inflammation) et l’absence d’aggravation des signes radiographiques, les taux de succès globaux du traitement canalaire rejoignent ceux décrits en dentisterie humaine, de l’ordre de 96 %9. Ces résultats pourraient expliquer les différences d’appréciation des praticiens, mais doivent aussi nous alerter quant à une probable sous-évaluation de la douleur chronique endurée par les animaux soignés. Il semble donc important de recommander une étape supplémentaire de désinfection en présence d’une parodontite périapicale organisée, même si cela implique une deuxième anesthésie générale (Figure 6).
Pour ce faire, une préparation à base d’hydroxyde de calcium est appliquée dans le canal dentaire à la fin du temps de préparation canalaire. Elle est protégée des contaminations extérieures par un matériau de restauration intermédiaire laissé en place pendant 15 jours.
L’obturation définitive du canal dentaire est réalisée dans un second temps, permettant ainsi une cicatrisation supérieure de la parodontie péri-apicale. L’intérêt d’un traitement en deux temps est souligné par une étude prospective associant imagerie dentaire 2D, imagerie dentaire 3D et histologie10. La contrainte d’une anesthésie supplémentaire devra être évaluée en fonction de paramètres cliniques tels que la douleur et le degré d’inflammation pulpaire (pulpite vs. nécrose pulpaire) et péri-apicale11.
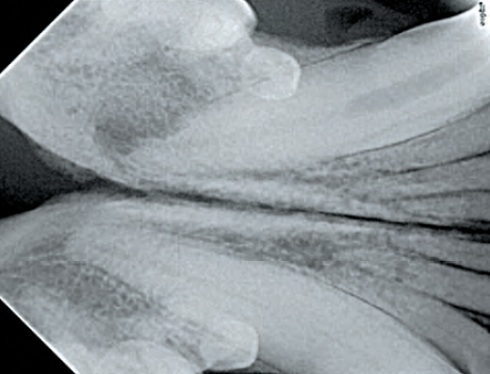
Les restaurations dentaires indirectes
Les restaurations indirectes nécessitent plusieurs étapes opératoires, et le choix entre les différents types de restaurations possibles repose sur le degré de destruction dentaire, les contraintes mécaniques supportées par la dent restaurée, et la nécessité d’un contrôle de la plaque dentaire ainsi que des considérations financières et esthétiques.
La prothèse allie idéalement rétention et résistance mécanique optimales. La qualité de rétention de la restauration est directement fonction du pourcentage de surface de recouvrement dentaire, et le recouvrement coronaire complet d’un défaut de structure dentaire est donc largement privilégié.
Une prothèse métallique coulée renforce la couronne dentaire en répartissant les forces d’occlusion sur une plus grande surface, et en supprimant les contraintes dirigées sur le site même de la fracture dentaire. Ceci est important pour éviter de fragiliser la dent12.
Pour ce faire, il faut considérer les cinq principes majeurs de la préparation ou taille dentaire qui sont :
- La préservation de la structure dentaire
- La rétention et résistance de la prothèse
- La durabilité de la prothèse
- L’intégrité aux marges de la prothèse
- Le respect du parodonte sous-jacent
La taille est réalisée au cours de la première anesthésie. Les surfaces axiales sont réduites à l’aide d’une fraise diamantée conique pour permettre la rétention de la prothèse moulée ; la réduction de l’émail doit être minimale (0,5 mm de profondeur) et il faut s’approcher au mieux de l’angle optimal de réduction de 6%12.
Mais ce n’est pas facile ; une étude des angles de taille réalisés par des étudiants en dentisterie humaine démontre des variations importantes d’aptitude à atteindre cet angle théorique idéal13. La rétention de la prothèse dentaire est une résultante des forces micro-mécaniques et des liaisons chimiques, et il est reconnu que, bien qu’une grande partie de la rétention prothétique soit liée à la qualité d’adhésion des résines fluides dentaires, un angle de réduction minimal est fondamental pour espérer une rétention efficace13.
Une mauvaise préparation est la cause première de déhiscence d’une couronne dentaire. La qualité et la forme de l’épaulement de la prothèse à la base de la couronne, la confection facultative d’un pivot de rétention intracanalaire et le recouvrement prothétique final supragingival sont autant de paramètres essentiels que le praticien doit maîtriser.
Une empreinte en silicone est réalisée dans le même temps opératoire et adressée à un laboratoire spécialisé. Celui-ci prépare la couronne dentaire avec un alliage métallique (nickel-cobalt ou cobalt-chrome) qui offre une bonne résistance aux contraintes mécaniques.
Au cours d’une deuxième intervention, la prothèse est essayée, ajustée et finalement scellée avec une résine fluide adaptée. L’échec thérapeutique conduit à une fracture sous la couronne dentaire ou une désunion de la prothèse ; le succès thérapeutique à moyen terme (3 ans) est estimé à environ 80 %13, et le taux d’échec serait directement fonction de la hauteur de la dent résiduelle (moins celle-ci est haute, moins bonne est la rétention) (Figure 7).
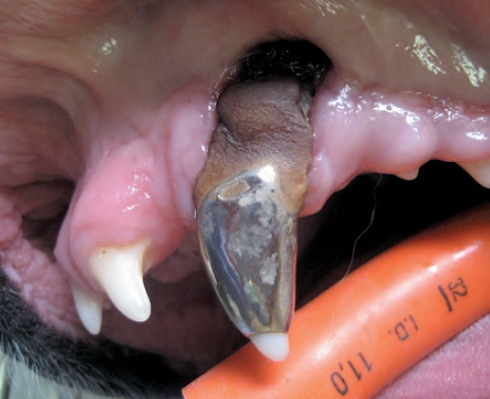
Conclusion
L’utilisation des prothèses dentaires en médecine vétérinaire doit être envisagée avec précaution. L’aspect esthétique est rarement la principale considération ; la protection pulpaire et la prévention de la douleur sont essentielles, et les prothèses doivent toujours être utilisées selon les recommandations appropriées et uniquement après traitements endodontique et parodontal efficaces.
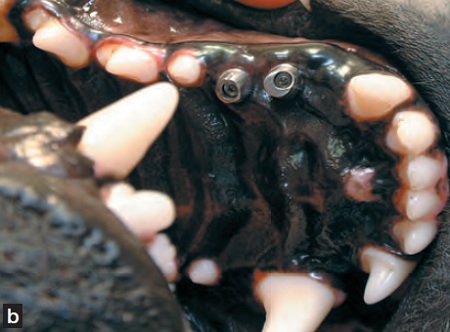
Notons enfin que les conditions éthiques et pratiques du remplacement d’une dent absente doivent toujours être bien évaluées avec le propriétaire. Les quatre techniques restauratrices possibles (prothèse amovible, prothèse collée ou adossée aux dents adjacentes « bridge », prothèse supportée par un implant parodontal (Figure 8)) comportent toutes des risques ; les contraintes mécaniques existantes chez le chien ainsi que les difficultés rencontrées pour s’assurer d’un contrôle comportemental satisfaisant font de ces traitements une alternative toujours risquée qui doit être bien évaluée avec le propriétaire.
Figures 8a, 8b et 8c : Implant parodontal et prothèse chez un chien.
Bibliographie
- Tanumaru-Filho M, Jorge EG, Duarte MA, et al. Comparative radiographic and histological analyses of periapical lesion development. Oral Surg Oral Med Oral Pathol Oral Radiol Endo 2009;107(3):442-447.
- Coffman CR, Visser L. Crown restoration of the endotically treated tooth: literature review. J Vet Dent 2007;24(1):9-12.
- Ruhanau J, Olsen T, Greven V, et al. Dental implant of the mandibular first molar tooth in a dog. J Vet Dent 2003;20(2):84-90.
- Hale FA. Localized intrinsic staining of teeth due to pulpitis and pulp necrosis in dogs. J Vet Dent 2001;18(1):14-20.
- Clarke DE. Vital pulp therapy for complicated crown fracture of permanent canine teeth in dogs: a three-year retrospective study. J Vet Dent 2001;18: 117-21.
- Trope M, Chivian N, Sigursson A, et al. Traumatic injuries. In: Cohen S, Burns RC eds. Pathways of the pulp. St Louis: CV Mosby; 2002:603-49.
- Machtou P. Irrigation investigation in endodontics. Master’s thesis, Paris, 1980 Paris 7.
- Ruddle CJ. Cleaning and shaping the root canal system. In: Cohen S, Burns RC eds. Pathways of the pulp. St Louis: CV Mosby; 2002:231-91.
- Kuntsi-Vaattovaara HK, Verstraete FJM, Kass P. Results of root canal treatment in dogs: 127 cases (1995-2000). J Am Vet Med Assoc 2002;220(6):775-9.
- Garcia de Paula-Silva FW, Santamaria M Jr, Leonardo MR. Cone beam computerized tomography, radiographic, and histological evaluation of periapical repair in dogs post endodontic treatment. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2009;108:796-805.
- Gesi A, Hakeberg M, Warfvinge J, et al. Incidence of periapical lesion and clinical symptoms after pulpectomy: a clinical and radiologic evaluation of 1-versus 2-session treatment. Oral Surg Oral Med Oral Radiol Endod 2006;101:379-388.
- Schilinburg HT, Hobo S, Whitsett LD, et al. Principles of tooth preparation. In: Shilinburg HT, Hobo S, Whitsett LD, et al. eds. Fundamentals of fixed prosthodontics. 3rd ed. Chicago: Quintessence; 1997:119-137.
- Soukup JW, Snyder CJ, Karls TN, et al. Achievable convergence angles and the effect of preparation design on the clinical outcome of full veneer crowns in dogs. J Vet Dent 2011;28(2)78-82.
Auteur et photos
 Dr. Nicolas Girard,
Dr. Nicolas Girard,
Docteur Vétérinaire,
Spécialiste en Stomatologie et Dentisterie,
Dipl. EVDC Centre VetDentis, Saint-Laurent-du-Var, France
Le Dr Girard est diplômé de l’Ecole Nationale Vétérinaire de Toulouse en 1987. Après une douzaine d’années d’exercice en médecine vétérinaire généraliste pour petits animaux, il suit une formation en dentisterie agréée par le Collège Européen de Dentisterie Vétérinaire (2003- 2006), et valide l’examen d’entrée du Collège Européen de Dentisterie Vétérinaire.
Le Dr Girard est président du Groupe d’Étude en Odontostomatologie Vétérinaire (GEROS) et membre de la Société Européenne de Dentisterie Vétérinaire (EVDS). Il exerce maintenant exclusivement en référé dans un centre dédié uniquement à la stomatologie et dentisterie vétérinaire.
Article offert par Royal Canin
Published in Vetup with the permission
of the editor Veterinary Focus / Vol 22 n°3 / 2012
Site de conseils vétérinaires