Imprimer la fiche conseil pour votre prochaine consultation
Le quotidien avec un chat diabétique — fiche A4, 2 pages. À imprimer et apporter à votre prochaine consultation vétérinaire.
Une fois le diagnostic posé, l’alimentation du chat diabétique devient le levier thérapeutique le plus puissant à votre portée — bien plus qu’un simple changement de gamelle. Quel aliment choisir, comment effectuer la transition, et comment articuler les repas avec les injections d’insuline ou la prise de comprimés ? Le consensus international actuel recommande une alimentation thérapeutique riche en protéines (> 40 % de l’énergie métabolisable) et pauvre en glucides (≤ 12 %), idéalement humide, en accompagnement du traitement médical (Consensus ISFM/iCatCare 2025 ; AAHA 2022). Derrière ce repère se cachent des arbitrages concrets : chat néophobe, comorbidités, organisation des repas, vacances, oubli d’injection.
Cet article est le pendant pratique de notre guide complet sur le diabète chez le chat (diagnostic, traitements, pronostic). Il s’adresse au propriétaire dont le diagnostic est posé.
Pourquoi l’alimentation est un levier thérapeutique central
L’alimentation thérapeutique n’est pas un accessoire du traitement insulinique : c’est le troisième pilier, et son adaptation rigoureuse peut suffire dans certains cas à obtenir une euglycémie sans insuline (Blanchard G., Le Nouveau Praticien Vétérinaire C&F, 2023). Le chat est un carnivore strict : son métabolisme produit son glucose à partir d’acides aminés (néoglucogenèse) plutôt que de sucres alimentaires. Une ration riche en glucides — typiquement les croquettes du commerce, qui en contiennent 30 à 50 % en matière sèche pour des raisons de fabrication — provoque des pics glycémiques post-prandiaux qui sollicitent des cellules pancréatiques déjà épuisées. À l’inverse, une ration pauvre en glucides freine la glucotoxicité, ce cercle vicieux par lequel l’hyperglycémie chronique détruit les cellules du pancréas restantes. Le consensus retient deux repères : glucides ≤ 12 % et protéines > 40 % de l’énergie métabolisable (Consensus ISFM/iCatCare 2025 ; AAHA).
Humide ou sec, et pourquoi les « light » du commerce ne suffisent pas
Point souvent mal traité : toutes les croquettes contiennent de l’amidon, techniquement nécessaire à leur fabrication (Blanchard G., 2023). Une ration strictement sans glucides est donc nécessairement humide — pâtée thérapeutique ou ration ménagère calculée par un vétérinaire nutritionniste. L’humide cumule plusieurs avantages : densité calorique plus faible, apport hydrique additionnel, contrôle des portions facilité. Pour autant, les croquettes thérapeutiques diabète restent une option valide lorsque l’humide est refusé : elles contiennent significativement moins d’amidon que les croquettes classiques (typiquement 10 à 15 % en MS). L’arbitrage final : viser l’humide quand c’est possible, accepter la croquette thérapeutique quand le chat refuse — un chat qui ne mange plus du tout par excès d’exigence diététique est le pire scénario.
À ne pas confondre avec un aliment thérapeutique : les croquettes « light », « senior » ou « stérilisé » du commerce ciblent la gestion pondérale, pas la régulation glycémique. Leur teneur en glucides reste élevée (25-35 % en MS) et leur ratio protido-calorique est inadapté. Aucun substitut commercial ne remplace un aliment thérapeutique vétérinaire chez un chat diabétique en cours de stabilisation (Consensus ISFM/iCatCare 2025).
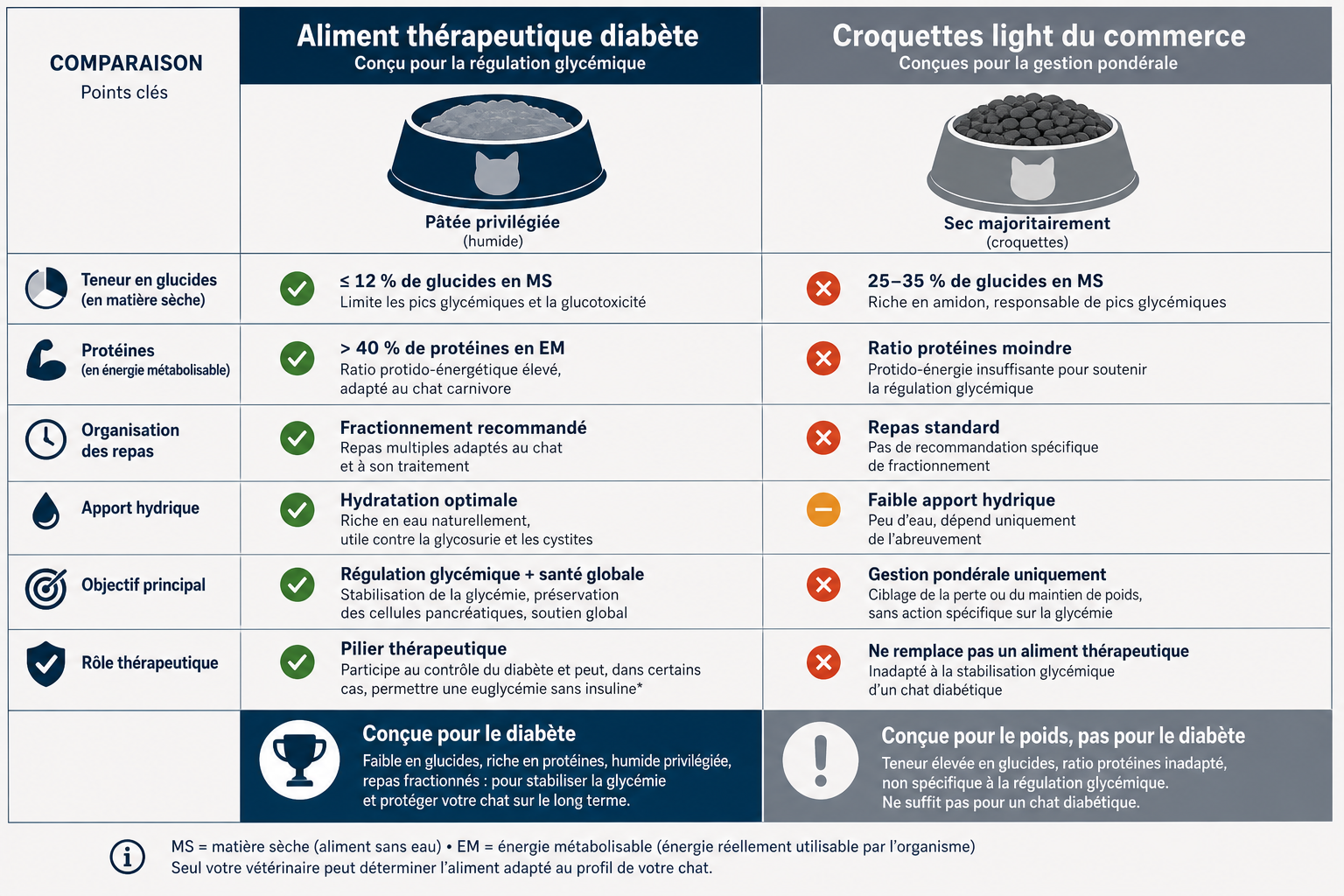
Choisir le bon aliment selon le profil de votre chat
Plusieurs gammes thérapeutiques vétérinaires existent en France, sous forme de pâtées et de croquettes. Toutes respectent globalement les seuils consensuels mais diffèrent par leur ratio précis protéines/glucides, leur palatabilité, et leur prise en charge des comorbidités ; il n’existe pas de gamme universellement supérieure. Au-delà des gammes industrielles, les rations ménagères calculées par un vétérinaire nutritionniste (Dipl. ECVCN ou équivalent) sont une option pertinente chez les chats avec comorbidités multiples (Blanchard G., 2023).
Grille de décision par profil
| Profil de votre chat | Type d’aliment à privilégier | Pourquoi |
|---|---|---|
| Chat obèse, bon état général | Pâtée thérapeutique diabète, ration restrictive contrôlée | Densité calorique faible, perte de poids progressive |
| Chat de poids normal, néodiagnostiqué | Pâtée ou croquettes thérapeutiques diabète | Stabilisation glycémique sans contrainte calorique majeure |
| Chat maigre, mauvais état général | Aliment hyperprotéiné de récupération en première phase | Prioriser la reprise de poids et de masse maigre |
| Chat néophobe (refus de l’humide) | Croquettes thérapeutiques diabète + tentatives humides en parallèle | Accepter le second choix vaut mieux qu’un chat qui ne mange pas |
| Chat avec insuffisance rénale (IRC) concomitante | Aliment sur prescription véto, possiblement ration ménagère | Tension entre régime diabète (hyperprotéique) et IRC (protéines maîtrisées) |
| Chat multi-foyer | Aliment diabète, repas séparés, gestion des accès | Éviter les apports parasites qui déstabilisent la glycémie |
Cette grille est une aide à la discussion ; le choix final appartient à votre vétérinaire après examen clinique complet.
Votre vétérinaire évoque parfois la composition en matière sèche (l’aliment une fois l’eau retirée — utile pour comparer pâtée et croquettes) ou en énergie métabolisable (l’énergie réellement utilisable). Un produit étiqueté « peu sucré » sur l’emballage n’est pas forcément un aliment diabète.
Instaurer le nouvel aliment : transition, refus, friandises
Un chat qui refuse son nouvel aliment alors qu’il est sous insuline n’est pas une situation banale.
La transition progressive en 7 à 14 jours
Le chat est un animal néophobe alimentaire : un changement brutal d’aliment est très souvent rejeté, en particulier chez le senior. Le protocole consensuel est une transition sur au moins 7 jours, idéalement 10 à 14, en mélangeant ancien et nouvel aliment dans des proportions inversées.
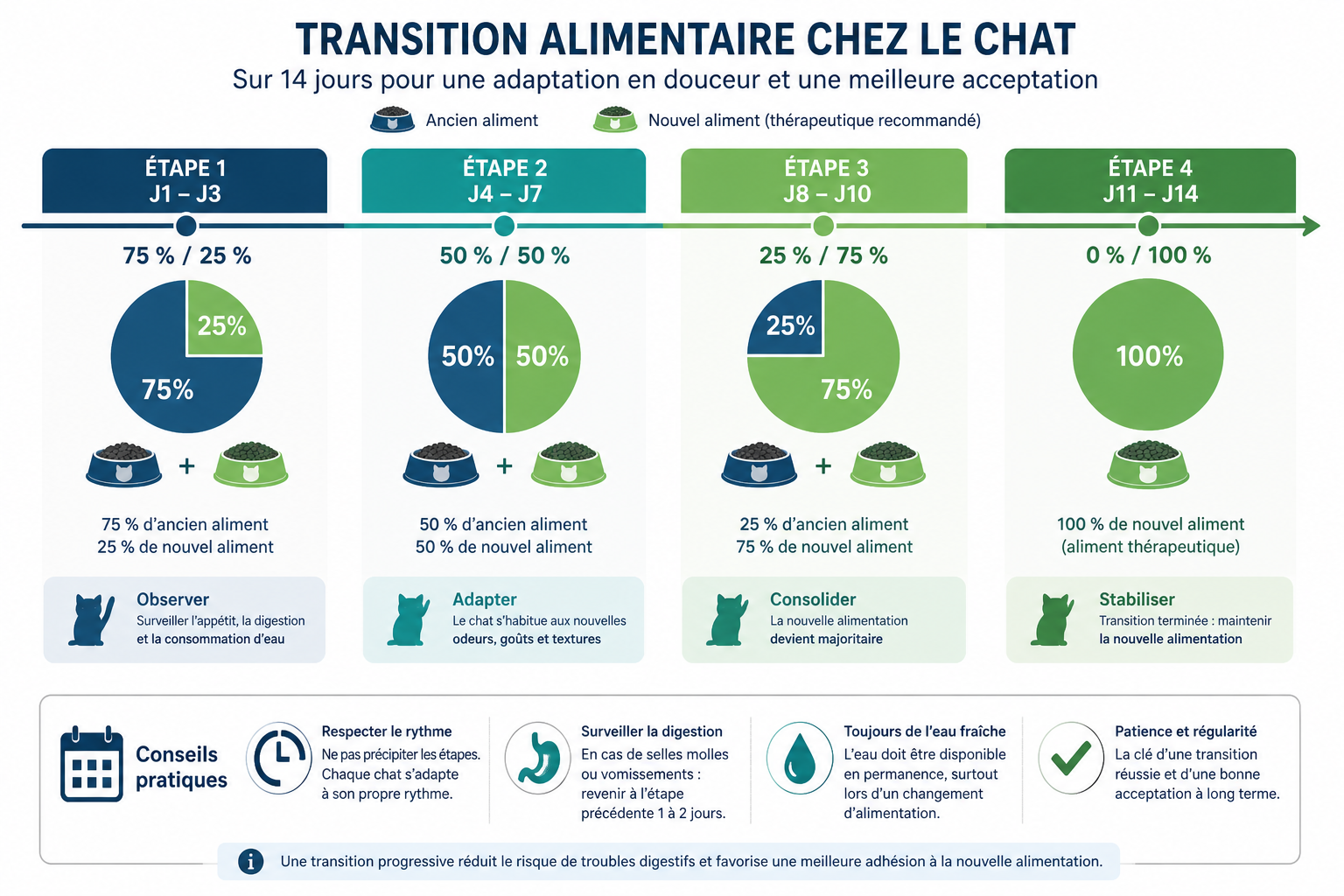
Si votre chat ralentit visiblement sa consommation, revenez à l’étape précédente pendant 2 à 3 jours avant de retenter. Une progression sur 3 semaines reste sans gravité.
Refus alimentaire : la règle de sécurité absolue
⚠️ Encart sécurité
Trois situations imposent un appel vétérinaire le jour même : refus alimentaire répété sur 24 heures, refus accompagné de vomissements, abattement marqué ou respiration ample (acidocétose en cours). Dans ces situations, n’injectez pas la dose pleine d’insuline sans avis vétérinaire : risque majeur d’hypoglycémie iatrogène.
Hors urgence, un refus isolé sur un seul repas chez un chat par ailleurs en forme n’est pas un signal critique. Surveillez la reprise sur le repas suivant et notez l’événement dans votre carnet.
Friandises, restes de table et activité physique
Friandises commerciales sucrées : à proscrire (Consensus AAHA). Hyperprotéinées (lyophilisé de poulet, thon nature en faible quantité) : tolérées, intégrées au calcul calorique total — pas en supplément. Restes de table : à éviter. Lait de vache : non. L’activité physique douce est un complément précieux : 10 minutes de jeu quotidiennes ont, sur le poids, un effet équivalent à un régime restrictif (Consensus ISFM/iCatCare 2025).
Le cas du chat néophobe
Plusieurs leviers existent avant d’envisager une ration ménagère : tiédir la pâtée quelques secondes pour libérer les arômes ; fragmenter en 4 à 6 petits repas (rythme physiologique du chat — Blanchard G., 2023) ; tester plusieurs textures et plusieurs protéines source au sein des gammes thérapeutiques ; maintenir la gamelle 30 minutes maximum puis la retirer. Si malgré ces stratégies le chat ne mange pas, prévenez votre vétérinaire.
Coordonner repas et injection d’insuline : la règle d’or
L’articulation entre rythme alimentaire et traitement médical est un point de sécurité de premier ordre.
Préparer, conserver, injecter : les gestes-clés
Conservation de l’insuline (Lefeuvre C., Oniris 2024 ; Consensus AAHA) :
- Avant ouverture : réfrigérateur +2 à +8 °C, position verticale, dans son emballage d’origine, à l’abri de la lumière. Jamais de congélation, jamais de chaleur.
- Après ouverture : 4 à 8 semaines selon le type d’insuline. Inscrivez la date d’ouverture sur le flacon. Insuline décolorée, troublée, floconneuse → à jeter.
Préparation : certaines insulines en suspension doivent être agitées ou roulées entre les mains ; d’autres ne nécessitent qu’une mise à température 1 heure avant la première utilisation. Suivez la notice de votre produit. Aiguilles : usage unique, conteneur DASRI obtenu en pharmacie, fines (30-31 G) et courtes (8-12 mm) (Lefeuvre C., 2024).
L’injection sous-cutanée se réalise au pli de peau dans une zone pauvre en graisse — paroi du thorax, flanc, encolure — en alternant les sites. Technique de la « tente cutanée » : pli formé entre pouce, index et majeur, aiguille glissée dans le creux. Pour vous entraîner avant la première injection, piquez une banane : la consistance se rapproche du pli cutané (Lefeuvre C., 2024).
Si votre chat ne mange pas son repas
Chez le chat, contrairement au chien, l’injection d’insuline lente n’a pas besoin d’être strictement couplée à un repas (Blanchard G., 2023) : les insulines à action prolongée maintiennent une concentration stable sur 12 à 24 heures. Un repas raté isolé chez un chat par ailleurs en forme ne contre-indique pas l’injection à l’heure habituelle.
- Repas pris normalement → injection à l’heure habituelle, dose habituelle.
- Repas refusé isolé chez un chat en forme → injection possible, mais surveillez de près et notez l’événement.
- Repas refusé répété, ou refus avec abattement / vomissements → n’injectez pas la dose pleine sans avoir contacté votre vétérinaire.
Oubli d’injection : la règle absolue
⚠️ Ne doublez jamais une injection oubliée
Si vous oubliez une injection, ne doublez jamais la suivante. Faites la prochaine injection à l’heure habituelle, à la dose habituelle (Lefeuvre C., 2024 ; Consensus ISFM/iCatCare 2025). Le doublement est la cause la plus fréquente d’hypoglycémie iatrogène grave. Si vous découvrez l’oubli quelques heures après l’heure prévue, appelez votre vétérinaire pour décision.
Acidocétose euglycémique sous SGLT2 : signes à connaître
Si votre chat est traité par un comprimé inhibiteur SGLT2 (alternative aux injections disponible depuis 2022-2024), vigilance particulière. Cette classe peut provoquer une acidocétose diabétique euglycémique : décompensation grave qui survient avec une glycémie quasi normale, ce qui en fait un piège diagnostique (Consensus ISFM/iCatCare 2025 ; Lefeuvre C., 2024). En France, la velagliflozine bénéficie d’une AMM vétérinaire spécifique depuis 2024 ; d’autres SGLT2 utilisés ailleurs restent des médicaments humains détournés, encadrés par votre vétérinaire qui en assume la responsabilité clinique.
Signes imposant un appel vétérinaire immédiat : refus alimentaire prolongé, vomissements répétés, abattement marqué, diarrhée, déshydratation, respiration ample inhabituelle. Ne vous fiez jamais uniquement à un capteur de glycémie : la mesure peut être normale alors que l’acidocétose progresse.
Adapter l’alimentation dans le temps
Le diabète n’est pas une maladie figée. La situation alimentaire évolue en fonction du poids, des comorbidités, et d’une éventuelle rémission.
Chat en surpoids : viser une perte de poids progressive
Chez un chat diabétique obèse, la perte de poids est un levier thérapeutique de premier plan qui améliore la sensibilité à l’insuline et augmente les chances de rémission (Consensus ISFM/iCatCare 2025). Objectif consensuel : 0,5 à 2 % du poids par semaine. Une perte trop rapide expose à une lipidose hépatique féline, complication qui peut être mortelle. Votre vétérinaire calcule les besoins énergétiques sur le poids idéal ; un suivi hebdomadaire à bimensuel sur la même balance permet d’ajuster la ration. Pour la méthode complète, consultez notre guide sur le surpoids chez le chat.
Chat avec comorbidités (IRC, hyperthyroïdie, pancréatite)
L’insuffisance rénale chronique (IRC) concomitante est l’arbitrage le plus délicat : le diabète recommande une alimentation hyperprotéinée, l’IRC à un certain stade des protéines maîtrisées et de qualité contrôlée (Guidelines IRIS). Lorsque les deux maladies coexistent, aucun aliment industriel standardisé ne couvre simultanément les deux contraintes — c’est une indication majeure d’une consultation de nutrition vétérinaire spécialisée (Blanchard G., 2023). Ne décidez pas seul : modifier l’alimentation d’un chat diabétique en IRC sans avis vétérinaire est l’une des erreurs les plus dangereuses.
La coexistence d’une hyperthyroïdie féline aggrave l’insulino-résistance ; traiter l’hyperthyroïdie peut donc réduire les besoins en insuline — vigilance hypoglycémie dans les semaines suivantes. La pancréatite chronique recommande une teneur modérée en matières grasses, contrainte qui se cumule avec celles du diabète.
Chat en rémission : faut-il maintenir l’aliment thérapeutique ?
La rémission concerne entre 13 et 100 % des chats selon les protocoles, principalement dans les 4 à 6 mois après diagnostic (Lefeuvre C., 2024). Un chat en rémission n’est pas guéri : la susceptibilité reste, et la rechute est possible parfois plusieurs années plus tard. Recommandation : maintenir l’aliment thérapeutique diabète à vie, ou poursuivre une alimentation pauvre en glucides. Un assouplissement progressif vers un aliment de maintenance félin de qualité (≤ 15 % de glucides en MS) peut être discuté avec votre vétérinaire après plusieurs mois de stabilité. Toute reprise des signes cliniques (polyurie, polydipsie, polyphagie, amaigrissement) doit motiver une consultation rapide.
Suivre à domicile : carnet, capteurs et consultations de contrôle
Le carnet de surveillance
Bien avant les capteurs sophistiqués, le carnet de suivi quotidien est l’outil de prévention le plus efficace. Paramètres à noter : repas pris ou refusé (avec quantité approximative), heure et dose de l’injection ou prise du comprimé, volume d’eau bu, volume d’urine (poids approximatif de la litière souillée par jour), comportement général (énergie, propreté, toilettage), pesée hebdomadaire sur la même balance. Un cahier ou une application dédiée suffit. Apportez ce carnet à chaque consultation : c’est lui, plus que toute analyse ponctuelle, qui permet d’ajuster le traitement.
Les capteurs de glycémie interstitielle (CGM)
Les capteurs de glycémie continue (CGM) — initialement développés pour la médecine humaine — ont transformé le suivi du diabète félin depuis 2020. Le plus utilisé est un dispositif rond de 35 mm posé entre les épaules ou sur la paroi thoracique latérale, qui mesure le glucose interstitiel et fonctionne pendant maximum 14 jours (Lefeuvre C., 2024). Statut : dispositifs développés pour la médecine humaine, utilisés en routine vétérinaire dans le cadre encadré par votre vétérinaire — usage consensuel à l’international mais hors AMM stricte chez le chat.

Apport principal : réduction des piqûres au capillaire auriculaire, diminution du stress, courbe de glycémie à domicile plus représentative qu’en clinique. Limites : sous-estime les hypoglycémies, présente un décalage temporel pendant les changements rapides ; sa plage de mesure (40 à 500 mg/dL) le rend peu fiable lors d’acidocétoses majeures ou d’hypoglycémies sévères — la mesure capillaire reste alors indispensable. Indications principales : ajustements de dose initiaux, suspicion de diabète instable, évaluation d’une éventuelle entrée en rémission.
Comprendre ce que dit votre vétérinaire en consultation de suivi
Plusieurs termes techniques reviennent en consultation. La glycémie (taux de sucre à un instant t) est influencée par le stress ; la fructosamine reflète la moyenne glycémique des 2 à 3 semaines précédentes et reste insensible au stress, c’est l’examen-clé du suivi long terme ; la glycosurie et la cétonurie/cétonémie (corps cétoniques dans urines ou sang) sont des signaux d’alerte d’acidocétose en cours d’installation ; la courbe de glycémie (mesures sur 12-24 h) est désormais souvent réalisée à domicile via capteur. La modification de dose appartient toujours à votre vétérinaire — ne modifiez jamais une dose d’insuline sur la base d’une lecture isolée.
Anticiper les pièges du quotidien
Vacances, garde, pensions
Trois pistes : garde à domicile par un proche ou un pet-sitter (l’option la plus fluide — prévoyez fiche écrite, démonstration en personne des injections avant départ, réserve de matériel avec marge de 50 %, autorisation explicite de contacter votre vétérinaire) ; pension spécialisée plutôt en clinique vétérinaire ou pension référencée pour le diabète ; hospitalisation à la clinique, option de sécurité maximale pour les diabétiques mal stabilisés.
Voyages et transport
Pour les déplacements de plus de 24 heures : pochette isotherme avec pain de glace isolé du flacon (jamais congeler) ; aiguilles, seringues ou stylo en excédent + conteneur DASRI portatif ; sucre rapide en accès direct (sachet de miel ou sirop de glucose) en cas d’hypoglycémie pendant le trajet (Lefeuvre C., 2024) ; coordonnées de la garde vétérinaire de la zone d’arrivée identifiées avant le départ. En avion, l’insuline reste en cabine avec l’ordonnance.
Jeûne préopératoire ou examen
Un examen anesthésique imposant un jeûne est l’une des situations les plus délicates. Ne décidez jamais seul : prévenez votre vétérinaire au moins 48 heures avant la procédure pour qu’il vous remette une consigne écrite (modulation de dose, jeûne raccourci, modalités d’injection le matin).
Stress, déménagement, arrivée d’un nouvel animal
Le stress chronique aggrave l’insulino-résistance et peut déstabiliser un diabète bien équilibré (Consensus ISFM/iCatCare 2025). Lors d’un changement majeur : maintien strict des horaires d’alimentation et d’injection, espace calme dédié, suivi rapproché sur 4-6 semaines, vigilance sur toute reprise de signes.
Que faire si vous suspectez un déséquilibre
Si vous observez des signes inhabituels chez votre chat diabétique sans urgence vitale immédiate, quatre gestes orientent la consultation : pesez votre chat sur la même balance qu’à la consultation précédente ; mesurez la prise hydrique sur 48-72 heures (un chat sain boit 40-60 mL/kg/jour — au-delà, la polydipsie est nette, MSD Veterinary Manual) ; notez les repas pris ou refusés et les heures/doses d’injection sur les 7 derniers jours ; photographiez ce qui peut l’être.
À ne PAS faire avant d’avoir consulté : ne modifiez pas la dose d’insuline ni l’aliment de votre propre initiative ; ne doublez pas une injection oubliée ; n’administrez pas un médicament humain sans avis ; ne jeûnez pas votre chat.
Pour les signes d’urgence vitale (abattement majeur, vomissements, désorientation, convulsions, respiration ample, haleine fruitée), reportez-vous au guide complet sur le diabète chez le chat — un appel vétérinaire immédiat s’impose.
Foire aux questions
Mon chat refuse l’aliment thérapeutique diabète, je fais quoi ?
Un chat qui ne mange pas du tout est plus grave qu’un chat qui mange un aliment imparfait : ne forcez pas brutalement le changement. Allongez la transition à 14 voire 21 jours, tiédissez la pâtée, fragmentez en 4-6 repas, variez les protéines source au sein des gammes thérapeutiques. Si le refus persiste au-delà de 48 heures, appelez votre vétérinaire. N’injectez pas la dose pleine d’insuline si votre chat n’a rien mangé sur 24 heures sans contact préalable.
Mon chat est en rémission. Je continue le régime ?
Oui, dans la grande majorité des cas. Un chat en rémission n’est pas guéri définitivement : la rechute reste possible, parfois plusieurs années plus tard. Le consensus actuel recommande de maintenir l’aliment thérapeutique diabète, ou au minimum un aliment pauvre en glucides (≤ 12 % en MS). Un assouplissement progressif peut être discuté avec votre vétérinaire après plusieurs mois de stabilité.
Combien de fois par jour donner à manger à un chat diabétique ?
Le consensus retient une fragmentation en 4 à 6 repas comme idéal, mais 2 à 3 repas restent acceptables si cela correspond à votre organisation (Blanchard G., 2023). Le plus important n’est pas le nombre exact mais la régularité d’un jour sur l’autre.
Je n’ai pas pu injecter l’insuline ce matin, j’attends combien avant la prochaine ?
Faites la prochaine injection à l’heure habituelle, à la dose habituelle. Ne doublez jamais. Si vous découvrez l’oubli quelques heures après l’heure prévue, appelez votre vétérinaire pour décision (Lefeuvre C., 2024).
Puis-je utiliser des croquettes light du commerce à la place de l’aliment vétérinaire ?
Non. Les croquettes light, senior ou stérilisé du commerce ciblent la gestion pondérale, pas la régulation glycémique : leur teneur en glucides reste élevée (25-35 % en MS) et leur ratio protido-calorique est inadapté. Aucun substitut commercial ne remplace un aliment thérapeutique vétérinaire ou une ration ménagère calculée par un vétérinaire nutritionniste (Consensus ISFM/iCatCare 2025).
Est-ce qu’un chat diabétique peut avoir des friandises ?
Oui, avec discernement : friandises hyperprotéinées en faible volume (lyophilisé de poulet, thon nature) intégrées au calcul calorique total — pas en supplément. Évitez tout ce qui est sucré, céréalier, ou industriel grand public.
Consulter un vétérinaire
L’alimentation thérapeutique se construit en dialogue avec votre vétérinaire. Ne modifiez jamais une dose d’insuline ou un aliment de votre propre initiative.
Situations imposant une consultation en urgence :
- Refus alimentaire prolongé chez un chat sous insuline ou comprimé SGLT2.
- Vomissements répétés, abattement marqué, respiration ample, haleine à l’odeur fruitée.
- Tremblements, désorientation, convulsions évoquant une hypoglycémie.
- Reprise nette des signes cliniques chez un chat précédemment stabilisé.
Pour les urgences en dehors des heures d’ouverture, identifiez à l’avance la garde vétérinaire la plus proche via l’Ordre national des vétérinaires (veterinaire.fr) et conservez son numéro à côté de votre carnet de suivi.
Références complètes
- Taylor S, Cannon M, Church D, Fleeman L, Fracassi F, Gilor C, Mott J, Niessen S. 2025 ISFM consensus guidelines on the diagnosis and management of diabetes mellitus in cats. Journal of Feline Medicine and Surgery, 2025. journals.sagepub.com
- Behrend E, Holford A, Lathan P, Rucinsky R, Schulman R. AAHA Diabetes Management Guidelines for Dogs and Cats (mise à jour 2022). American Animal Hospital Association. aaha.org
- Blanchard G. Recommandations nutritionnelles lors de diabète sucré chez le chien et le chat. Le Nouveau Praticien Vétérinaire canine & féline, 2023;20(86):36-44. DOI : 10.1051/npvcafe/2024018. canine-feline.le-nouveau-praticien-veterinaire.org
- Lefeuvre C. Le diabète sucré dans l’espèce féline : création d’outils d’aide au traitement et au suivi des chats diabétiques à destination des propriétaires. Thèse de doctorat vétérinaire, Oniris VetAgroBio Nantes, 2024 (n° 107). dumas.ccsd.cnrs.fr
- MSD Veterinary Manual — Diabetes Mellitus in Cats. msdvetmanual.com
- International Renal Interest Society (IRIS) — IRIS Staging of CKD (référentiel utilisé pour l’arbitrage diabète-IRC). iris-kidney.com
- Agence européenne du médicament (EMA) — base publique des médicaments vétérinaires. ema.europa.eu

