Le diabète sucré (ou diabète mellitus) est l’une des maladies hormonales les plus fréquentes chez le chat, en particulier après 7 ans et chez les chats en surpoids. Il se traduit par une glycémie chroniquement élevée que l’organisme ne parvient plus à réguler. Comment reconnaître un chat diabétique ? Les signes les plus évocateurs sont une augmentation marquée de la prise de boisson et des urines, une faim accrue paradoxalement associée à un amaigrissement, et parfois une démarche anormale sur les postérieurs. Pris en charge tôt, le diabète félin se gère bien — et une partie des chats peuvent même entrer en rémission, à condition que la fenêtre des trois à six premiers mois soit bien exploitée. Non traité, il évolue vers des complications graves, dont l’acidocétose diabétique, qui est une urgence vitale. Ce guide vous explique comment reconnaître la maladie, ce que votre vétérinaire va proposer (insulines lentes, nouveaux comprimés oraux, capteurs glycémiques), comment organiser la vie à la maison et quels signes doivent vous faire consulter en urgence.

Sources de fond utilisées : ISFM/iCatCare (icatcare.org) — Consensus 2025 sur le diagnostic et la gestion du diabète félin, intégrant comprimés oraux et capteurs glycémiques ; AAHA (aaha.org) — Diabetes Management Guidelines (référence nord-américaine de pratique courante) ; MSD Veterinary Manual (msdvetmanual.com) — référence clinique vétérinaire ; Frégis (fregis.fr) — centre hospitalier vétérinaire français de référence ; Cornell Feline Health Center (vet.cornell.edu) — synthèse vulgarisée diabète félin.
Signes à surveiller chez votre chat
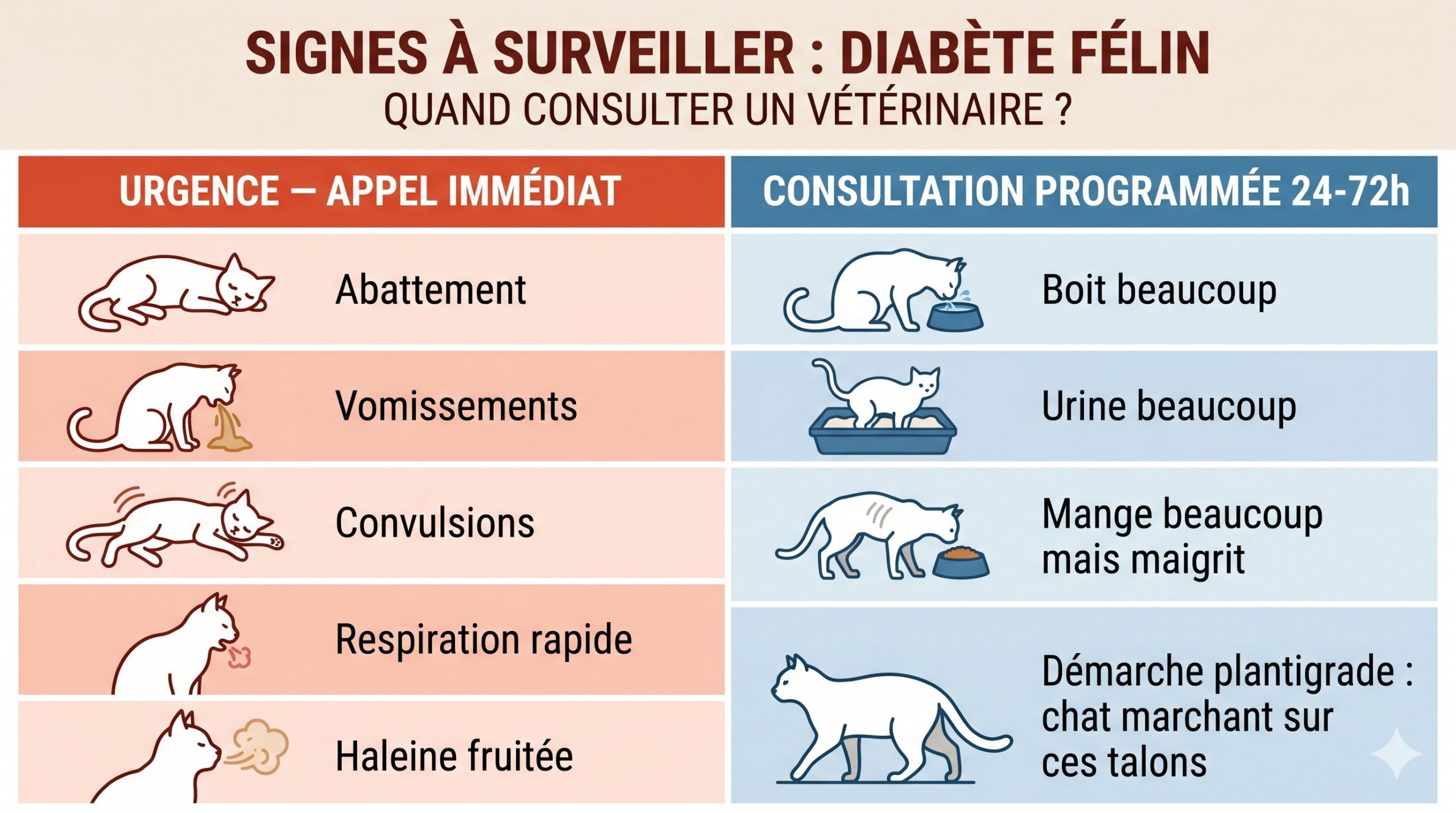
Le diabète félin évolue par paliers. Certains signes imposent une consultation immédiate, d’autres peuvent être surveillés sur 24 à 72 heures avant un rendez-vous programmé. Cette distinction est critique : un chat diabétique connu peut basculer en quelques heures vers une décompensation grave.
Signes d’urgence vitale — appel vétérinaire immédiat
Trois situations imposent un appel sans attendre le lendemain, y compris la nuit ou le week-end via une garde vétérinaire :
- Abattement marqué, refus de manger pendant plus de 24 heures, vomissements répétés chez un chat diabétique connu ou suspecté : ce tableau évoque une acidocétose diabétique, complication métabolique grave dont la mortalité reste élevée sans prise en charge rapide.
- Tremblements, désorientation, démarche titubante, convulsions chez un chat sous insuline : il s’agit probablement d’une hypoglycémie iatrogène (taux de glucose sanguin trop bas après injection d’insuline). Si votre chat est conscient et capable d’avaler, frottez du miel ou du sirop de glucose sur ses gencives, puis appelez immédiatement votre vétérinaire. S’il est inconscient ou convulse, ne rien donner par la bouche et transport immédiat en clinique.
- Respiration ample et rapide, haleine à l’odeur fruitée (acétone), déshydratation visible (peau qui ne reprend pas sa place après un pli, gencives sèches et collantes) : signes d’acidocétose en cours d’installation.
Signes justifiant une consultation programmée (dans la semaine)
Quatre signes forment le tableau classique du diabète débutant et justifient une consultation programmée si vous les observez depuis plus de quelques jours :
- Soif augmentée (polydipsie) : votre chat vide sa gamelle d’eau plus vite, demande à boire au robinet, lèche les surfaces humides.
- Urines plus abondantes (polyurie) : la litière est plus lourde, plus humide, vous la changez plus souvent. Certains chats commencent à uriner hors de la litière.
- Appétit conservé ou augmenté malgré une perte de poids : votre chat mange normalement voire davantage, mais maigrit. C’est un signal d’alerte fort, mais qui n’est pas spécifique du diabète : il peut aussi évoquer une hyperthyroïdie féline, autre maladie hormonale fréquente du chat senior. Seul un bilan vétérinaire permet de trancher.
- Démarche anormale sur les postérieurs : le chat marche en posant les jarrets au sol — posture dite « plantigrade » —, conséquence d’une neuropathie diabétique (atteinte des nerfs périphériques liée à l’hyperglycémie chronique). Ce signe apparaît plus tardivement (Consensus ISFM/iCatCare 2025).
La triade classique — boit beaucoup, mange beaucoup, maigrit — est très évocatrice. Mais chez le chat, ces signes peuvent rester discrets ou être confondus avec d’autres pathologies du chat âgé. Le diagnostic appartient au vétérinaire.
Que faire si vous suspectez un diabète
Si vous observez les signes décrits ci-dessus sans urgence vitale, trois gestes sont utiles avant la consultation. Ils ne remplacent pas l’examen vétérinaire, mais ils l’orientent et accélèrent le diagnostic :
- Notez la consommation d’eau quotidienne sur trois à cinq jours (mesurez en mL ou comptez les remplissages de gamelle). Un chat sain boit en moyenne 40 à 60 mL par kilo et par jour ; au-delà de 100 mL/kg/jour, la polydipsie est nette (MSD Veterinary Manual). Pour un chat de 5 kg, cela signifie qu’une consommation supérieure à 500 mL/jour mérite vérification.
- Pesez votre chat sur une balance de cuisine (mettez-le dans un panier dont vous tarez le poids) et notez la valeur. Reproduisez la mesure une fois par semaine. Une perte de poids non expliquée est un signal médical important.
- Photographiez ou notez les changements de comportement : démarche, sommeil, propreté, toilettage. Ces observations sont précieuses pour le vétérinaire.
Ne modifiez jamais l’alimentation de votre chat avant la consultation (passage spontané à un aliment « light », jeûne, complément glucidique) : vous fausseriez les analyses biologiques.
Comprendre le diabète chez le chat
Un mécanisme proche du diabète de type 2 humain
Chez le chat, le diabète sucré ressemble dans la grande majorité des cas au diabète de type 2 de l’humain. L’insuline, hormone produite par le pancréas, est encore sécrétée par les cellules bêta des îlots pancréatiques mais en quantité insuffisante, et surtout l’organisme y répond mal — c’est ce qu’on appelle l’insulinorésistance (Consensus ISFM/iCatCare 2025 ; MSD Veterinary Manual). Le glucose reste donc dans le sang au lieu d’entrer dans les cellules, ce qui aboutit à l’hyperglycémie chronique caractéristique de la maladie.
Deux mécanismes aggravants entretiennent ensuite la maladie :
- La toxicité du glucose : un taux de sucre élevé prolongé endommage progressivement les cellules bêta, qui produisent de moins en moins d’insuline. C’est un cercle vicieux qui explique pourquoi un diabète diagnostiqué tardivement est plus difficile à mettre en rémission.
- Le dépôt d’amyloïde : chez le chat, des protéines anormales (amyline) s’accumulent dans le pancréas et accentuent la défaillance des cellules bêta (Consensus ISFM/iCatCare 2025).
Cette compréhension a une conséquence pratique directe : plus vite le diabète est traité, plus on freine la dégradation des cellules pancréatiques, et plus on préserve la possibilité de rémission.
Pourquoi votre chat ? Les facteurs de risque
Plusieurs facteurs augmentent le risque de développer un diabète. Les connaître permet d’agir en amont sur ce qui est modifiable :
- L’obésité et le surpoids : c’est le facteur le plus important et le plus modifiable. Un chat obèse a un risque de diabète multiplié par trois à quatre par rapport à un chat de poids normal (Consensus ISFM/iCatCare 2025). Pour évaluer le poids de forme de votre chat, consultez notre guide sur le surpoids chez le chat.
- L’âge : la grande majorité des chats diabétiques sont diagnostiqués après 7 ans, avec un pic vers 10-13 ans.
- Le sexe et la stérilisation : les mâles castrés sont surreprésentés.
- La race : les races Burmese, Tonkinois et Norvégien sont génétiquement prédisposées (Royal Veterinary College — données épidémiologiques UK). Les autres races sont peu concernées par cette prédisposition.
- La sédentarité : les chats strictement d’intérieur sans enrichissement (pas d’arbre à chat, peu de jeu, gamelles toujours pleines) cumulent surpoids et insulinorésistance.
- Certains traitements : les corticoïdes au long cours et les progestatifs peuvent déclencher un diabète, parfois réversible à l’arrêt. Le diabète peut aussi être secondaire à une pancréatite chronique, à une acromégalie (hypersécrétion d’hormone de croissance) ou plus rarement à une maladie de Cushing féline (Consensus ISFM/iCatCare 2025).
L’identification d’une cause secondaire change la stratégie thérapeutique : c’est une des raisons pour lesquelles le bilan diagnostique initial est plus large qu’une simple mesure de glycémie.
Diagnostic et traitements mis en œuvre par le vétérinaire
Comment votre vétérinaire pose le diagnostic
Le diagnostic ne repose jamais sur une seule glycémie élevée, et c’est important de le savoir : un chat stressé en consultation peut faire monter sa glycémie de manière transitoire — c’est l’hyperglycémie de stress —, parfois jusqu’à des valeurs proches de celles d’un chat diabétique. Cette nuance évite des erreurs diagnostiques. Votre vétérinaire combine donc plusieurs analyses :
- Une glycémie à jeun confrontée aux signes cliniques.
- Le dosage de la fructosamine sanguine : cette protéine reflète la moyenne glycémique des 2 à 3 semaines précédentes et n’est pas influencée par le stress du moment. C’est un examen-clé pour distinguer un vrai diabète d’une hyperglycémie passagère (Consensus ISFM/iCatCare 2025).
- La recherche de glucose dans les urines (glycosurie) sur bandelette urinaire, et la recherche de corps cétoniques (cétonurie) qui signalent une acidocétose débutante.
- Un bilan sanguin complet : pour dépister les comorbidités fréquentes (insuffisance rénale, hyperthyroïdie, pancréatite, infection urinaire) qui peuvent compliquer ou imiter le diabète.
Pour vous, ces examens représentent en pratique une prise de sang et un recueil d’urine. La fructosamine est l’élément qui sécurise le diagnostic.
Les traitements disponibles en 2026 : un panorama qui a changé
La prise en charge du diabète félin a beaucoup évolué ces trois dernières années avec l’arrivée des comprimés oraux comme alternative à l’insuline. Le choix entre les options se fait avec votre vétérinaire en fonction du profil de votre chat, de votre capacité à injecter quotidiennement, et de l’absence ou non de certaines contre-indications.
Les insulines lentes injectables : traitement de référence
Les insulines lentes restent le traitement de référence dans la plupart des cas. Trois molécules sont utilisées en France :
- L’insuline glargine et l’insuline detemir : ce sont des insulines humaines à action prolongée, utilisées en pratique courante chez le chat — bien qu’elles n’aient pas d’autorisation de mise sur le marché (AMM) spécifiquement vétérinaire dans cette indication. Ce détournement d’usage est encadré par votre vétérinaire et représente la pratique consensuelle internationale (Consensus ISFM/iCatCare 2025 ; AAHA).
- L’insuline PZI (insuline protamine-zinc) : insuline lente bénéficiant d’une autorisation vétérinaire spécifique, indiquée notamment chez le chat.
L’injection se fait deux fois par jour dans la grande majorité des cas, par voie sous-cutanée, à heure fixe et en lien avec le repas. La dose est ajustée par votre vétérinaire en fonction des contrôles, jamais à votre seule initiative — c’est une règle de sécurité absolue, l’hypoglycémie iatrogène étant la complication la plus fréquente d’un ajustement mal calibré.
Les comprimés oraux : les inhibiteurs SGLT2
Les inhibiteurs SGLT2 représentent la nouveauté thérapeutique majeure de la dernière décennie. Deux molécules de cette famille — la bexagliflozine et la velagliflozine — ont obtenu une autorisation européenne et américaine entre 2022 et 2024 pour le traitement du diabète chez le chat (Agence européenne du médicament — EMA). Leur mécanisme est ingénieux : elles bloquent la réabsorption du glucose au niveau du rein, ce qui force le sucre à être éliminé dans les urines et fait baisser la glycémie sans passer par l’insuline. La prise se fait une fois par jour, par voie orale (Consensus ISFM/iCatCare 2025).
L’avantage est évident pour les propriétaires qui redoutent les injections ou ne peuvent pas les assurer matin et soir. Mais ces comprimés ont des contre-indications strictes que votre vétérinaire vérifie avant prescription :
- Ils ne conviennent pas aux chats déjà en acidocétose, ni aux chats nouvellement diagnostiqués présentant déjà des corps cétoniques.
- Ils sont contre-indiqués chez les chats très maigres ou en mauvais état général.
- Ils ne conviennent pas en cas d’insuffisance hépatique ou de pathologie pancréatique active.
- Leur usage requiert une surveillance rapprochée pendant les premières semaines en raison d’un risque rare mais grave d’acidocétose diabétique euglycémique : une acidocétose qui peut survenir avec une glycémie quasi normale, ce qui en fait un piège diagnostique. Tout signe d’abattement, de refus alimentaire prolongé ou de vomissements chez un chat sous comprimé doit motiver un appel vétérinaire immédiat.
Cette spécificité explique pourquoi tous les chats diabétiques ne sont pas candidats à ce traitement : c’est votre vétérinaire qui tranche après bilan complet.
En synthèse : insulines injectables vs inhibiteurs SGLT2
Ces deux options thérapeutiques répondent à des situations cliniques et à des configurations de vie différentes. Le tableau ci-dessous synthétise les points de comparaison pour aider à comprendre l’arbitrage que fera votre vétérinaire.
| Critère | Insulines lentes injectables | Inhibiteurs SGLT2 (comprimés) |
|---|---|---|
| Voie et fréquence | Injection sous-cutanée, 2 fois par jour | Voie orale, 1 fois par jour |
| Mécanisme d’action | Restaure l’effet de l’insuline défaillante | Bloque la réabsorption rénale du glucose, qui est éliminé dans les urines |
| Statut réglementaire (France) | PZI : AMM vétérinaire ; glargine et detemir : usage hors AMM encadré | Bexagliflozine et velagliflozine : AMM européenne et américaine (2022-2024) |
| Indications | Tous types de diabète, y compris compliqués (acidocétose stabilisée) | Diabète non compliqué uniquement, sur un chat en bon état général |
| Avantages | Recul clinique de plusieurs décennies ; ajustement fin possible ; possibilité de rémission bien documentée | Pas d’injection ; une seule prise par jour ; pas de risque d’hypoglycémie majeure |
| Limites et contre-indications | Contrainte d’injection biquotidienne à heure fixe ; risque d’hypoglycémie iatrogène en cas de surdosage | Contre-indiqué en cas d’acidocétose, de cétonurie, de maigreur, d’insuffisance hépatique ou de pancréatite active ; risque rare mais grave d’acidocétose euglycémique |
| Surveillance | Courbes glycémiques, fructosamine, capteurs glycémiques en continu | Surveillance rapprochée des premières semaines (corps cétoniques, état général) puis suivi standard |
| Profil de propriétaire adapté | Capable d’injecter matin et soir, présent à heures régulières | Refus ou impossibilité d’injecter ; chat stressé par les injections |
Ce tableau a vocation à éclairer la discussion avec votre vétérinaire ; il ne remplace pas son évaluation clinique, qui seule permet de choisir le traitement adapté à votre chat.
L’alimentation thérapeutique : le troisième pilier
L’alimentation est indissociable des deux autres piliers. Le consensus actuel recommande une alimentation pauvre en glucides et riche en protéines, sous forme d’aliment thérapeutique vétérinaire formulé pour le diabète félin (Consensus ISFM/iCatCare 2025). Cette diète, associée à une perte de poids progressive chez les chats en surpoids, améliore considérablement la réponse au traitement et augmente les chances de rémission.
Les croquettes « light » du commerce ne conviennent pas : elles sont conçues pour la gestion du poids, pas pour le diabète. Pour les modalités pratiques (transition, gestion du refus alimentaire, friandises, cas du chat en rémission), consultez notre guide complet sur l’alimentation du chat diabétique (à paraître).
Le coût de la prise en charge
Le coût mensuel d’un chat diabétique varie considérablement selon le traitement choisi (insuline injectable vs comprimé oral), le rythme du suivi et les éventuelles comorbidités. Votre vétérinaire est le meilleur interlocuteur pour vous donner une estimation adaptée à votre situation, traitement par traitement. Les assurances santé animales prennent en charge le diabète si la souscription a été faite avant le diagnostic — c’est un point à anticiper si votre chat a des facteurs de risque, car les pathologies préexistantes sont généralement exclues.
Au-delà du diagnostic : alimentation et vie quotidienne
Une fois le diagnostic posé et le traitement instauré, deux dimensions structurent le quotidien d’un chat diabétique : son alimentation thérapeutique et l’organisation des soins (injections, suivi à domicile, vacances). Ces deux volets méritent un guide à part entière, car ils conditionnent directement la qualité de l’équilibre glycémique et les chances de rémission.
Pour les détails pratiques — choisir le bon aliment, gérer un refus alimentaire, ritualiser les injections, utiliser un capteur de glycémie, organiser une garde ou un voyage — consultez notre guide dédié : Alimentation et vie quotidienne du chat diabétique : choisir, transitionner et accompagner au quotidien (à paraître).
Pronostic, rémission et accompagnement
Une espérance de vie qui dépend de plusieurs facteurs
Le pronostic du diabète félin est globalement bon lorsque la maladie est diagnostiquée tôt et bien suivie. La plupart des chats diabétiques bien équilibrés ont une espérance de vie comparable à celle de leurs congénères non diabétiques.
Il n’existe cependant pas de chiffre unique. L’espérance de vie d’un chat diabétique dépend de très nombreux facteurs : âge au diagnostic, présence d’autres maladies (insuffisance rénale, hyperthyroïdie, pancréatite chronique), qualité du contrôle glycémique, capacité du foyer à maintenir la routine de soins, survenue ou non d’une rémission. Le pronostic dépend de plusieurs facteurs que votre vétérinaire évalue lors du suivi.
La rémission : un objectif réaliste pour une partie des chats
Particularité notable du chat — qui n’existe quasiment pas chez le chien diabétique — : la rémission diabétique, c’est-à-dire la capacité à se passer de traitement avec une glycémie normale, est possible. Les études donnent des chiffres très variables, entre 11 % et plus de 60 % des chats diabétiques selon les protocoles, le délai d’instauration du traitement et le type d’insuline utilisé (Consensus ISFM/iCatCare 2025). La durée médiane de rémission est d’environ 120 à 150 jours, mais peut s’étendre de quelques semaines à plusieurs années.
Trois facteurs augmentent les chances de rémission :
- Un diagnostic précoce, avant que la toxicité du glucose n’ait trop endommagé les cellules bêta du pancréas.
- Une insulinothérapie rapidement bien équilibrée dans les 3 à 6 premiers mois suivant le diagnostic, qui constituent la fenêtre temporelle critique.
- Une perte de poids progressive chez les chats en surpoids et le passage à une alimentation pauvre en glucides.
À l’inverse, un diabète diagnostiqué tardivement, mal suivi, ou compliqué d’une acidocétose au moment du diagnostic a moins de chances d’entrer en rémission.
Important : un chat en rémission n’est pas guéri définitivement. La rechute reste possible, parfois plusieurs années plus tard. Le suivi reste annuel à vie, avec une surveillance des signes cliniques et un contrôle glycémique périodique.
Lorsque l’euthanasie peut se discuter
Aborder cette question dans un article destiné au propriétaire est nécessaire, parce qu’elle se pose, et qu’elle se pose souvent dans des moments de grande détresse où il est difficile d’obtenir des réponses claires.
L’euthanasie peut être discutée avec votre vétérinaire dans plusieurs situations :
- Acidocétoses récidivantes malgré un traitement correctement conduit ;
- Comorbidités lourdes (cancer évolué, insuffisance rénale terminale, cardiomyopathie sévère) ;
- Incapacité durable du foyer à maintenir la routine de soins — situation à part entière, qui n’est ni une faute ni un échec : certaines configurations de vie rendent la prise en charge impossible et c’est un facteur clinique légitime ;
- Dégradation manifeste de la qualité de vie du chat malgré un traitement optimal.
Cette décision n’appartient à personne d’autre que vous, accompagné de votre vétérinaire qui dispose des éléments cliniques pour vous éclairer. Elle ne se prend pas dans l’urgence, sauf en cas de souffrance aiguë non contrôlable. Si vous traversez ce moment, n’hésitez pas à demander à votre vétérinaire un temps de consultation dédié pour en parler.
Foire aux questions
Quels sont les premiers signes du diabète chez le chat ?
Les quatre signes les plus précoces forment une triade très évocatrice : votre chat boit beaucoup plus que d’habitude (polydipsie), urine en plus grande quantité (polyurie, litière plus lourde), mange normalement voire davantage tout en perdant du poids, et présente parfois une démarche anormale sur les postérieurs — il marche en posant les jarrets au sol, signe d’une atteinte nerveuse plus tardive (neuropathie diabétique). Ces signes s’installent souvent progressivement sur plusieurs semaines, ce qui les rend faciles à banaliser. Aucun n’est strictement spécifique : la polyphagie peut aussi évoquer une hyperthyroïdie féline ou bien la polyurie-polydipsie uneinsuffisance rénale débutante, et seul un bilan vétérinaire permet de trancher. Si vous observez deux de ces signes ou plus depuis plus de quelques jours, une consultation programmée dans la semaine est justifiée.
Mon chat diabétique va-t-il souffrir ?
Un chat diabétique non traité ou mal équilibré peut éprouver de l’inconfort : soif intense, faiblesse musculaire, atteinte nerveuse, infections urinaires. Un chat correctement traité et suivi a, dans la grande majorité des cas, une qualité de vie comparable à celle d’un chat non diabétique. Les injections sous-cutanées sont rapides et indolores une fois la technique maîtrisée. La douleur n’est pas une caractéristique du diabète bien équilibré.
Combien de temps mon chat peut-il vivre avec un diabète ?
Il n’existe pas de réponse unique. Un chat diabétique correctement pris en charge, sans comorbidité majeure, peut vivre plusieurs années avec une bonne qualité de vie. Le pronostic dépend de l’âge au diagnostic, de la qualité du contrôle glycémique, de la présence ou non d’autres maladies, et de la capacité à maintenir la routine de soins. Votre vétérinaire évalue ces facteurs au fil du suivi.
Mon chat peut-il guérir complètement de son diabète ?
Une partie des chats diabétiques (entre 11 % et plus de 60 % selon les études) peut entrer en rémission, c’est-à-dire ne plus avoir besoin de traitement. Mais ce n’est pas une guérison définitive : la rechute reste possible, parfois plusieurs années après. Le suivi vétérinaire reste annuel à vie. Les chances de rémission sont les meilleures dans les 3 à 6 premiers mois suivant le diagnostic, à condition d’un traitement précoce et bien équilibré (Consensus ISFM/iCatCare 2025).
Mon chat sous comprimés oraux peut-il quand même faire une acidocétose ?
Oui, et c’est un point important à connaître : sous inhibiteurs SGLT2, une acidocétose euglycémique peut survenir alors même que la glycémie reste proche de la normale. Cette particularité rend le diagnostic plus difficile, et c’est pour cela que la surveillance des premières semaines de traitement est rapprochée. Tout signe d’abattement, de refus alimentaire prolongé ou de vomissements chez un chat sous comprimé doit motiver un appel vétérinaire immédiat (Consensus ISFM/iCatCare 2025).
Pour aller plus loin sur la vie quotidienne
Une fois le diagnostic posé et le traitement instauré, le quotidien d’un chat diabétique soulève des questions très concrètes que cet article n’a pas vocation à détailler : quel aliment thérapeutique choisir, comment réussir la transition alimentaire, gérer un refus de manger, ritualiser les injections sans stress, utiliser un capteur de glycémie, organiser une garde ou des vacances, adapter la prise en charge en cas de comorbidité (insuffisance rénale, pancréatite) ou en phase de rémission. Toutes ces dimensions pratiques sont traitées dans notre guide dédié : Alimentation et vie quotidienne du chat diabétique (à paraître).
Consulter un vétérinaire
Le diabète sucré félin est une maladie chronique qui se gère bien avec un suivi vétérinaire régulier, mais certaines situations imposent une consultation en urgence :
- Abattement, refus alimentaire prolongé ou vomissements chez un chat diabétique.
- Tremblements, désorientation, convulsions évoquant une hypoglycémie.
- Respiration rapide, haleine fruitée, déshydratation marquée.
En dehors de ces urgences, un suivi de routine tous les 3 mois la première année, puis tous les 6 mois en phase stable, permet d’ajuster les doses, de dépister les complications et d’évaluer une éventuelle rémission. Votre vétérinaire est votre interlocuteur unique pour toute modification de traitement : ne modifiez jamais une dose d’insuline ou un comprimé de votre propre initiative.
Pour les urgences en dehors des heures d’ouverture, identifiez à l’avance la garde vétérinaire la plus proche de chez vous via l’Ordre national des vétérinaires (veterinaire.fr) et notez son numéro à côté de votre carnet de suivi.
Références complètes
- Taylor S, Cannon M, Church D, Fleeman L, Fracassi F, Gilor C, Mott J, Niessen S. 2025 ISFM consensus guidelines on the diagnosis and management of diabetes mellitus in cats. Journal of Feline Medicine and Surgery, 2025. journals.sagepub.com
- Behrend E, Holford A, Lathan P, Rucinsky R, Schulman R. AAHA Diabetes Management Guidelines for Dogs and Cats (mise à jour 2022). aaha.org
- MSD Veterinary Manual — Diabetes Mellitus in Cats. msdvetmanual.com
- Frégis — Le diabète sucré chez le chat. fregis.fr
- Cornell Feline Health Center — Feline Diabetes. vet.cornell.edu
- Agence européenne du médicament (EMA) — base publique de données des médicaments vétérinaires. ema.europa.eu
